
 Холангитът е възпалително заболяване на жлъчните пътища, което най-често има неспецифичен характер - т.е. причинено от неспецифични патогени, които могат да причинят други възпалителни заболявания..
Холангитът е възпалително заболяване на жлъчните пътища, което най-често има неспецифичен характер - т.е. причинено от неспецифични патогени, които могат да причинят други възпалителни заболявания..
Това е често срещано заболяване, което често върви ръка за ръка с други заболявания на стомашно-чревния тракт. Холангитът е проблем на гастроентерологията, но в случай на усложнения изисква хирургична интервенция.
Общи данни
Билиарните канали също често могат да бъдат засегнати от холангит по цялата им дължина - както малки, така и екстрахепатални.
Обърнете вниманиеЗаболяването най-често се диагностицира в по-възрастната възрастова група - от 50 до 60 години, но през последните години се наблюдава тенденция към подмладяване на холангита, като все повече и повече 40-годишни пациенти се приемат в клиниката с признаци на това заболяване. Най-често страдат жени от определена възрастова категория.
Изолираният холангит е по-рядко срещан от съпътстващия - затова, ако се открие, трябва да се диагностицират други заболявания на стомашно-чревния тракт, които могат да се проявят или да не се проявят, или техните симптоми да бъдат загубени на фона на признаци на холангит. Най-често възпалителната лезия на жлъчните пътища се съчетава с остри или хронични форми на остри и хронични заболявания на храносмилателния тракт, като:
- гастрит;
- дуоденит;
- гастродуоденит;
- холецистит;
- хепатит;
- жлъчнокаменна болест;
- панкреатит;
- в някои случаи - нарушения на папилата Vater (места, където общият жлъчен канал и панкреатичният канал се вливат в дванадесетопръстника).
причини
Възпалителните промени в жлъчните пътища директно причиняват инфекциозен агент, който по различни начини е вкаран в тях. Най-често това е:
- Е. coli;
- Протей;
- различни форми на стафилококи;
- ентерококи;
- анаеробна инфекция на неклостридиален ред.
Рядко се провежда поражение на инфекциозен агент, който причинява специфични инфекциозни заболявания, но трябва да се помни (по-специално, ако типичният холангит не отговаря на класическото лечение).. Това могат да бъдат следните патогени:
- Пръчка Koch (Mycobacterium tuberculosis);
- тифозен бацил;
- бледо спирохете (причинител на сифилис).
Често симптомите на такъв холангит, предизвикани от специфична инфекция, може да не бъдат забелязани, тъй като те се губят на фона на основните симптоми, причинени от този инфекциозен агент. Това е особено вярно за латентни (скрити) и мудни форми на възпалителни лезии на жлъчните пътища..
Описани са също случаи на паразитни поражения на жлъчните пътища при такива фонови заболявания като:
- описторхоза (поражение на плоски червеи-мехури опистори, живеещи в каналите на черния дроб и панкреаса);
- аскаридоза (паразитизъм на червеи в тънките черва);
- Giardiasis (неговите причинители са едноклетъчни организми Giardia, нахлуващи в тънките черва);
- strongyloidiasis (инвазия на кръгли червеи през кожата в дихателните пътища и след това в червата);
- клонорхоза (увреждане на хелминти на каналите на черния дроб и панкреаса);
- фасциолиаза (хелминтна инвазия на жлъчните пътища и панкреатичния канал).
Инфекциозният агент най-често прониква в жлъчните пътища:
- чрез обикновена миграция, които са близо до дванадесетопръстника и излизат от нея през папила от изпарения;
- хематогенен начин - с кръвния поток през порталната вена (централна вена на черния дроб);
- лимфогенен - с лимфен поток (главно при възпалителни лезии на жлъчния мехур, панкреаса или тънките черва).
 Също така при развитието на холангит може да играе роля вирусният агент - главно, когато такава лезия включва малки жлъчни пътища, които преминават в черния дроб (по-специално, това се наблюдава при вирусен хепатит)..
Също така при развитието на холангит може да играе роля вирусният агент - главно, когато такава лезия включва малки жлъчни пътища, които преминават в черния дроб (по-специално, това се наблюдава при вирусен хепатит)..
В 60% от всички клинични случаи причинителят на холангита е смесена микрофлора - два или повече патогена.. В някои случаи има комбиниран инфекциозен агент - бактерии и протозои, вируси и паразити и т.н..
Но възпаление на жлъчните пътища може да се развие без участието на патогени. Това е т.нар асептичен (буквално - стерилен) холангит. По принцип това се случва:
- ензимен характер, когато активираният сок на панкреаса дразни стената на жлъчните пътища отвътре (това се наблюдава при т.нар. панкреатобилиарен рефлукс, когато тайната на панкреаса се излива в жлъчните пътища, което обикновено не трябва да бъде). Първоначално възпалението се случва без участието на инфекциозен агент, но може да се присъедини по-късно на различни етапи на заболяването;
- склерозиращ холангит - възниква поради автоимунно възпаление на жлъчните пътища (когато тялото реагира на собствените си тъкани като чужди).
Подозрението, че холангитът има автоимунен характер, трябва да се появи, ако, паралелно, пациентът има признаци на такива имунни заболявания като:
- улцерозен колит (образуване на язви на лигавицата на дебелото черво по цялата му дължина);
- Болест на Crohn (образуването на грануломи в стомашно-чревния тракт);
- васкулит (възпаление и последващо разрушаване на стените на кръвоносните съдове);
- ревматоиден артрит (заболяване на съединителната тъкан, което е свързано с деформация на ставите);
- тиреоидит (възпаление на щитовидната жлеза)
- и някои други заболявания.
Проникването на инфекцията в жлъчните пътища се улеснява от холестаза - стагнация на жлъчката. Намира се главно в патологии като:
- дискинезия на жлъчните пътища (нарушение на тяхната подвижност);
- вродени аномалии на жлъчните пътища (завои, притискане);
- холедохална киста;
- рак на жлъчните пътища;
- холедохолитиаза (камъни в общия жлъчен канал);
- стеноза (стесняване) на папилата.
Увреждането на стените на жлъчните пътища по време на ендоскопските процедури може да служи и като стимул за появата на холангит - най-често като:
- ретроградна холангиопанкреатография (въвеждане на контрастно средство със сонда през дванадесетопръстника в жлъчните пътища);
- стентиране (инсталиране на специални скелета, поддържащи нормалната форма на жлъчните пътища);
- сфинктеротомия (дисекция на сфинктера на Оди - мускулите при сливането на холедоха и панкреатичния канал в дванадесетопръстника 12);
- хирургично лечение на заболявания на жлъчната система на черния дроб.
курс
Холангитът надолу по веригата може да бъде:
- остър;
- хроничен.
В зависимост от това какви патологични промени настъпват в стената на жлъчния канал, остър холангит е:
- катарална;
- гнойна;
- дифтериен;
- некротизиращ.
 при катарален холангит в стените на жлъчните пътища има обичайно неусложнено възпаление в класическата си проява - зачервяване и подуване на лигавицата, ексфолиране на повърхностния му слой.
при катарален холангит в стените на жлъчните пътища има обичайно неусложнено възпаление в класическата си проява - зачервяване и подуване на лигавицата, ексфолиране на повърхностния му слой.
Гнойна форма холангит се характеризира с образуване на малки множествени абсцеси (ограничени абсцеси) и допълнително гнойно сливане на жлъчните пътища.
при дифтеричен холангит В стените на жлъчните пътища се образуват множество язви, които водят до постепенно разрушаване на стените. Характерна черта - стените на жлъчните пътища са покрити отвътре с влакнест филм.
за некротична форма характеризиращ се с образуването на огнища на некроза (некроза) на жлъчните пътища.
Хроничният холангит се появява по-често. Тя може да се развие:
- като първичен процес с продължителен курс;
- в резултат на остро възпаление.
Има такива форми на хроничен холангит, като:
- латентна - това е латентна форма, по време на която има морфологични промени в жлъчните пътища, но симптомите не се появяват;
- рецидивираща - форма с променливи обостряния и периоди на спокойствие;
- дълготраен септичен - продължителна форма с инфекциозно увреждане на целия организъм;
- абсцес - с такава форма се образуват абсцеси в системата на жлъчните пътища;
- склерозирането - в стените на жлъчните пътища има изразена пролиферация на съединителната тъкан, която причинява тяхното стесняване и деформация.
Холангитът може да се появи под формата на:
- холедохит - възпаление на холедоха (общ жлъчен канал);
- ангиохолит - поражението на по-малки жлъчни пътища;
- папилитът е възпалителна лезия на папилата Vater (където общата жлъчен канал влиза в дванадесетопръстника);
- тотално увреждане на цялата жлъчна система.
Симптоми на холангит
Симптомите на холангита зависят от неговата форма..
Остър холангит започва винаги внезапно. Неговите симптоми са:
- треска и хипертермия;
- коремна болка;
- признаци на интоксикация;
- диспептични явления;
- жълтеница.
Хипертермията и треската са симптомите, с които обикновено започва остър холангит:
- телесната температура се повишава до 39-40 градуса по Целзий;
- наблюдавани студени тръпки;
- изпотяване.
 Характеристики на болката:
Характеристики на болката:
- започват почти едновременно с треска;
- локализация - в десния хипохондрий;
- чрез облъчване (разпределение) - дават на дясната ръка, рамото, дясната половина на шията;
- по характер - спазми, напомнящи за чернодробна колика;
- интензивност - силна.
Признаци на интоксикация са:
- прогресивна слабост;
- загуба на апетит;
- главоболие;
- намаляване на работоспособността.
Скоро ще се развият диспептични явления:
- гадене;
- повръщане, което не носи облекчение;
- диария.
По-късно се появява жълтеница - пожълтяване на кожата, склерата и видимите лигавици. Поради натрупването на жлъчни пигменти и дразнене на нервните окончания от тях, жълтеницата провокира сърбеж.
Важно еХарактерно е да се увеличи сърбеж през нощта, поради което сънят на пациента е нарушен..
Основните признаци на остър холангит са трите симптоми, които съставляват т. Нар. Триада Шарко:
- значителна хипертермия (повишаване на телесната температура);
- болка в десния хипохондрий;
- жълтеница.
Ако хода на острия холангит е особено труден, тогава се присъединяват смущения в съзнанието и шокови прояви - тези пет най-важни симптоми на това заболяване се наричат Рейнолдс Пентад. Може да се каже, че това е основната насока, чрез която клиницистите диагностицират остър холангит.
Симптомите на хроничната форма на холангит са подобни на тези на острата форма, но са изтрити - от друга страна, с напредването на заболяването, те постепенно нарастват.. В този случай, коремна болка:
- глупав;
- слаб;
- в някои случаи това не е болка, а дискомфорт и раздразнение в горната част на корема..
Налице е жълтеница при хроничен холангит, но се случва доста късно, когато възпалението вече се появява и влошава в жлъчните пътища - всъщност това са далечни патологични промени..

Съществуват и общи симптоми при хроничен холангит, но те не са толкова изразени, колкото при остри. По-специално се спазват следните:
- повишаване на телесната температура до субфебрилни числа;
- умора, но не и критично въздействие върху работата;
- чувство на слабост.
усложнения
Ако холециститът не бъде диагностициран или спрян навреме, могат да възникнат следните усложнения:
- holetsistopankreatit;
- хепатит;
- билиарна цироза;
- множествени абсцеси на черния дроб;
- перитонит;
- сепсис;
- инфекциозен токсичен шок;
- чернодробна недостатъчност;
- в тежки случаи - чернодробна енцефалопатия (мозъчно увреждане) и кома.
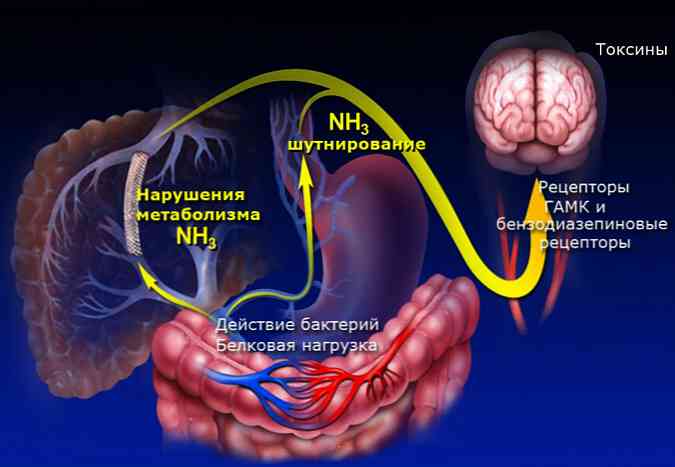
диагностика
Въз основа на клиничната картина, при диагностицирането на остър холангит трябва да се съсредоточи върху триадата Шарко или Рейнолдс пентад. Но като цяло, за диагностициране на това заболяване, е необходимо да се включат и допълнителни диагностични методи - физически (изследване, сондиране, подслушване и слушане на корема с фонендоскоп), инструментална и лабораторна..
При изследване на такъв пациент се разкриват следните:
- Жълтеност на кожата, склерата и видимите лигавици;
- език сух, покрит с жълт цвят;
- видимо надраскване по кожата, понякога доста изразено, в кръвта (с тежък сърбеж).
В случай на жълтеница, изследването на изпражненията и урината също ще бъде информативно:
- изпражненията се характеризират с по-светъл оттенък от обичайното (но като цяло не е бял, както може да бъде с жълтеница при запушване на жлъчните пътища);
- поради постъпването на жлъчни пигменти в кръвта и след това урината може да потъмнее в бъбреците (характерният симптом е "цвят на бирата").
При палпация при пика на болезнена атака се наблюдава силна болка в десния хипохондрий..
При перкусия (подслушване по ръба на дланта по дясната крайбрежна арка) пациентът реагира много болезнено..
Аускултацията не е информативна..
Инструменталните методи, използвани за диагностициране на холангит, са:
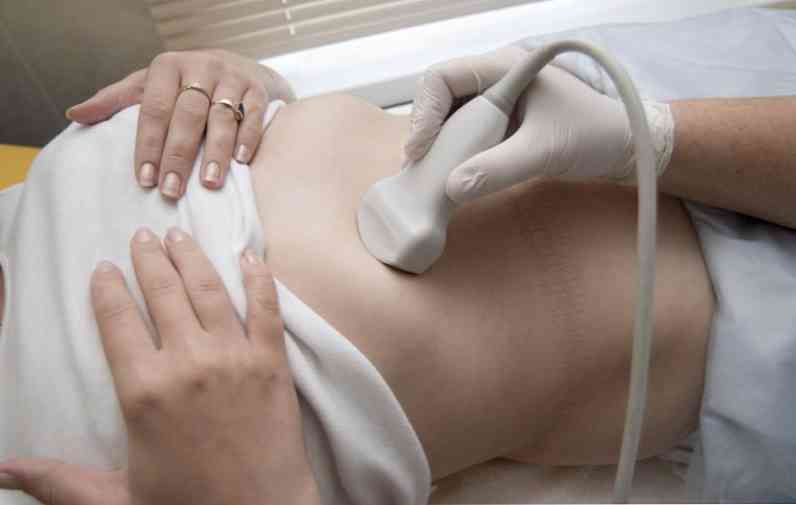 ултразвукова диагностика черния дроб (ултразвук) и ултразвук (ултразвук) на жлъчните пътища - тези методи ви позволяват да оцените жлъчните пътища, да определи патологичните промени в тях - по-специално, тяхното разширяване, както и промени в черния дроб, които възникват поради нарушаване на жлъчния поток в жлъчните пътища;
ултразвукова диагностика черния дроб (ултразвук) и ултразвук (ултразвук) на жлъчните пътища - тези методи ви позволяват да оцените жлъчните пътища, да определи патологичните промени в тях - по-специално, тяхното разширяване, както и промени в черния дроб, които възникват поради нарушаване на жлъчния поток в жлъчните пътища;- компютърна томография жлъчен канал (КТ) - оценка на самите параметри, които се оценяват с помощта на ултразвук, помагат за провеждане на компютърни секции на жлъчните пътища;
- ендоскопска ретроградна холангиопанкреатография (ERPHG) - с помощта на ендоскоп, въведен в стомашно-чревния тракт, се инжектира контрастно вещество в жлъчните пътища, рентгеново изображение се взема и се извършва оценка;
- магнитна резонансна холангиография (MRPHG) - жлъчните пътища с инжектиран контраст се изследват с използване на магнитно-резонансна томография;
- перкутанна траншепатална холангиография - контрастът в жлъчните пътища не се инжектира през храносмилателния тракт, а чрез пробиване на кожата и черния дроб;
- дуоденално звучене - с него се извършва пробовземане на жлъчката, последвано от бактериологична култура върху културална среда.
При диагностициране на холангит с помощта на лабораторни методи като:
- пълна кръвна картина - неговите данни не са специфични, но са важни за оценката на прогресията на възпалението. По този начин ще се открие увеличение на броя на левкоцитите и увеличаване на ESR;
- биохимични тестове на черния дроб - определят увеличаването на броя на билирубина, алкалната фосфатаза, както и трансаминазите и алфа-амилазата. Тези данни индиректно показват холестаза (стагнация на жлъчката), която се наблюдава при холангит;
- бактериологично посяване на жлъчката, получени чрез дуоденална интубация - благодарение на него идентифицират причинителя на холангит;
- анализ на изпражненията - благодарение на него те потвърждават или изключват наличието на хелминти или протозои в тялото, които могат да причинят възпаление на жлъчните пътища.
Диференциална диагностика
Диференциална (отличителна) диагноза на холангит трябва да се извършва с такива заболявания като:
 жлъчнокаменна болест;
жлъчнокаменна болест;- камъни холецистит;
- първична билиарна цироза;
- емпиема (гнойна лезия) на плеврата отдясно;
- възпаление на белия дроб.
Лечение на холангит
Холангитът се лекува консервативно или хирургично. Изборът на метод зависи от:
- причини за заболяване;
- степента на проявление;
- усложнения.
Най-важните задачи, които се преследват при лечението на това заболяване са:
- елиминиране на възпаление;
- детоксикация;
- декомпресия (разтоварване) на жлъчните пътища.
Основата на консервативното лечение са такива назначения:
- легло;
- глад. Тъй като симптомите на холангит са преустановени, на пациента се предписва лека, фракционна диетична храна (пюрирани супи, зеленчуково пюре, фино смляно месо, млечни продукти и др.) След няколко дни;
- лекарства, които елиминират причинителя - антибактериални, антипаразитни и т.н .;
 противовъзпалителни лекарства;
противовъзпалителни лекарства;- с тежък болен синдром - спазмолитици;
- инфузионна терапия - за детоксикация. С тази цел се инжектират електролити, протеинови и солеви лекарства, глюкоза, кръвни продукти;
- хепатопротектори - за защита на чернодробните клетки от промени, които могат да настъпят поради стагнация на жлъчката в жлъчните пътища;
- със значителна интоксикация - плазмафереза (това е процедурата за вземане на кръв от кръвта, почистване и връщане в канала).
Ако е възможно да се преодолеят остри явления, тогава по време на периода на ремисия, физиотерапевтичните методи на лечение успешно се практикуват, като:
- inductothermy;
- UHF;
- микровълнова терапия;
- електрофореза;
- диатермия;
- приложения на кал (прилагане на лечебна кал);
- ozokeritotherapy;
- парафинова терапия;
- солни бани (по-специално натриев хлорид).
Всички тези методи могат да се извършват във физиотерапевтичната зала на клиниката или по време на балнеолечението, което се препоръчва на пациента в ремисия..
Ако е необходимо, прибягвайте до хирургична корекция на нарушения на жлъчните пътища е:
- ендоскопска папиллосфинктеротомия - дисекция на стеснена папила;
- ендоскопска екстракция на камъни от жлъчните пътища;
- ендоскопско стендиране на холедох - въведение в рамката, която ще спомогне за поддържането на нормалния клирънс на общия жлъчен канал;
- перкутанен траншепатален дренаж на жлъчните пътища - отстраняване на жлъчката от тръбната система чрез пункция на кожата и черния дроб.
В случай на склерозиращ холангит, чернодробната трансплантация е най-ефективният начин..
предотвратяване
В основата на мерките, които ще помогнат за предотвратяване на възпалителните лезии на жлъчните пътища, са следните:
 придържане към принципите на здравословното хранене, което ще помогне да се избегнат нарушения на образуването на жлъчка и отстраняване на жлъчката;
придържане към принципите на здравословното хранене, което ще помогне да се избегнат нарушения на образуването на жлъчка и отстраняване на жлъчката;- своевременно откриване и лечение на хронични заболявания на стомашно-чревния тракт, които могат да предизвикат развитието на холангит - на първо място, това са различни форми на холецистит, холелитиаза, остър и хроничен панкреатит, хелминти, бактериални, вирусни и протозоални инвазии;
- престой в диспансера и редовен мониторинг от гастроентеролог след извършване на хирургична интервенция при заболявания на жлъчните пътища.
перспектива
Прогнозата за холангит е различна. В случая на холангитна катарална форма, тя е задоволителна, в случай на гнойни, дифтерийни и некротични форми, тя е по-сериозна: в този случай резултатът може да бъде благоприятен за пациента само в случай на проверени предписания и стриктно спазване на лечението..
Ако възпалението на жлъчните пътища преминава с усложнения, тогава прогнозата е незадоволителна. Това е особено изразено при такива заболявания като:
- образуване на абсцес в жлъчните пътища;
- цироза на черния дроб;
- чернодробна и бъбречна недостатъчност;
- септична лезия.
Ковтонюк Оксана Владимировна, медицински коментатор, хирург, консултант



 ултразвукова диагностика черния дроб (ултразвук) и ултразвук (ултразвук) на жлъчните пътища - тези методи ви позволяват да оцените жлъчните пътища, да определи патологичните промени в тях - по-специално, тяхното разширяване, както и промени в черния дроб, които възникват поради нарушаване на жлъчния поток в жлъчните пътища;
ултразвукова диагностика черния дроб (ултразвук) и ултразвук (ултразвук) на жлъчните пътища - тези методи ви позволяват да оцените жлъчните пътища, да определи патологичните промени в тях - по-специално, тяхното разширяване, както и промени в черния дроб, които възникват поради нарушаване на жлъчния поток в жлъчните пътища; жлъчнокаменна болест;
жлъчнокаменна болест; противовъзпалителни лекарства;
противовъзпалителни лекарства; придържане към принципите на здравословното хранене, което ще помогне да се избегнат нарушения на образуването на жлъчка и отстраняване на жлъчката;
придържане към принципите на здравословното хранене, което ще помогне да се избегнат нарушения на образуването на жлъчка и отстраняване на жлъчката;