
 Алкохолната кардиомиопатия е структурна и функционална аномалия в сърдечния мускул, причинена от прекомерния прием на алкохол..
Алкохолната кардиомиопатия е структурна и функционална аномалия в сърдечния мускул, причинена от прекомерния прием на алкохол..
Симптоматологията не е специфична: пациентите се оплакват от болка в областта на сърцето, задух, оток и студ на долните крайници. При напреднали случаи може да се развие сърдечна недостатъчност, аритмии, тромбоемболия, която може да бъде смъртоносна..
Диагнозата се поставя въз основа на анамнезата (използване на голям брой алкохолни напитки), резултатите от ЕКГ, ехоСГ и рентгенография. Лечението е консервативно, но ако се появят необратими промени, е показана трансплантация на сърцето..
Алкохолна кардиомиопатия: какво е това
 Кардиомиопатията (нарушение на структурата и функциите на сърцето) често се развива на фона на злоупотребата с алкохол. Честотата зависи от разпространението на алкохолизма в определена популация - група от хора, които живеят в определена област и се характеризира с установени навици, традиции, начин на живот.
Кардиомиопатията (нарушение на структурата и функциите на сърцето) често се развива на фона на злоупотребата с алкохол. Честотата зависи от разпространението на алкохолизма в определена популация - група от хора, които живеят в определена област и се характеризира с установени навици, традиции, начин на живот.
Предвижда се данните за заболеваемостта (броят на пациентите) да се подценяват, тъй като не всички пациенти отиват при лекар на началните (и не само) етапи на патологията, криейки своята „страст“ към алкохола..
Патологията често се развива при хора на средна възраст (от 30 до 45 години).
Обърнете вниманиеАлкохолната кардиомиопатия не се появява спонтанно - нейното развитие изисква системна употреба на алкохол за дълго време..
Мъжете страдат по-често от жените, но през последните 10 години броят на жените с алкохолна кардиомиопатия се е увеличил.
Това заболяване представлява около 30% (според някои източници - повече) случаи на дилатационна кардиомиопатия - увреждане на сърдечния мускул, което е съпроводено с увеличаване на сърдечните кухини..
причини
Причината за развитието на алкохолна кардиомиопатия е продължителната употреба на големи количества алкохолни напитки - средно 100 мл чист етанол (преизчислява се) всеки ден в продължение на 10-20 години. Според статистиката, в Русия, средното потребление на алкохолни продукти с различна сила варира от 11 до 14 литра на година на човек (около 35-40 мл на ден).
Обърнете вниманиеАлкохолна кардиомиопатия, открита при 50% от хроничните алкохолици.
Посочени са и фактори, които не водят директно до появата на описаната патология, но допринасят за неговото развитие, по-тежко протичане, поява на усложнения и затруднения в лечението.. Най-често това е:
- генетична предразположеност. Наблюдавани са семейни форми на алкохолна кардиомиопатия;
- имунни нарушения - имунодефицити както вродени, така и придобити;
- лошо хранене - нарушение на диетата, употребата на вредни продукти;
- хроничен стрес - в обществото, на работното място, в семейството;
- умора;
- други лоши навици - пушене и приемане на наркотици;
- липса на сън;
- хронични или преди това пренесени остри патологии на сърдечно-съдовата система;
- автоимунни заболявания;
- ендокринни заболявания.
Развитие на патологията
Трансформациите в миокарда, които са в основата на алкохолната кардиомиопатия, се проявяват под въздействието на токсични вещества върху него - продукти на алкохолния метаболизъм. Ацеталдехидът има особено изразен ефект. Той се образува от чернодробни клетки, разделяйки етанола, след това ацеталдехид влиза в кръвния поток и влиза в кръвоносните съдове на сърцето с кръв.. Структурните и функционални увреждания, които възникват в този случай, са както следва:
- намалено производство на сърдечен мускул;
- намаляване на силата на неговото намаляване;
- метаболитни нарушения в кардиомиоцитите (миокардни клетки) - а именно, транспортиране на липиди, калий, калций.
Нарушенията на метаболитните процеси и електролитния баланс стават пряка причина за такива нарушения като:
- аритмия;
- намаляване на функционалната активност на сърцето;
- появата на фибротични промени - кълняемостта на сърдечния мускул чрез съединителна тъкан, която не работи по своята същност, което означава, че влошава "възможностите" за работа на миокарда.
Освен това, ацеталдехидът пречи на синтеза на някои съединения - стимулира производството на:
- противовъзпалителни вещества на цитокини;
- протеини, които са способни да предизвикат автоимунен отговор.
В допълнение към отрицателните ефекти на ацеталдехида, различни вещества, които се добавят към алкохолните напитки, имат токсичен ефект върху сърдечния мускул:
- метали (кобалт);
- бои;
- консерванти.
Описани са няколко вида заболяване.. Разделянето се извършва, като се вземат предвид:
- нюанси на клиничните симптоми;
- тежестта на проявите.
Идентифицирани са четири форми на алкохолна кардиомиопатия:
- класически;
- psevdoishemicheskaya;
- аритмия;
- смесен.
Това разделяне се счита за условно, тъй като симптомите, характерни за различни типове заболяване, могат да се появят при един пациент..
Най- Клиника по класическа алкохолна кардиомиопатия преобладават признаци на сърдечна недостатъчност. Ако пациентът престане да приема алкохол, тогава той се подобрява, резултатите от инструменталния преглед също се подобряват.. Веднага след като пациентът възобнови приема на алкохол, това веднага води до:
- повторение на симптомите;
- влошаване на симптомите;
- влошаване на общото състояние.
Основната характеристика псевдоисхемична алкохолна сърдечна дистрофия е синдром на болка (шиене или болка в болката), промени в ЕКГ са присъщи на коронарната болест на сърцето. Характеристиките на болния синдром са следните:
- появява се след пиене на алкохол;
- не са свързани с физическа активност:
- не преминава след прием на нитроглицерин.
В същото време симптомите постоянно се развиват..
В клиниката аритмична алкохолна кардиомиопатия преобладават неуспехите на сърдечния ритъм:
- екстрасистола - изключително намаляване на сърцето;
- тахикардия - по-голяма от нормалната сърдечна честота;
- предсърдно трептене - тахиаритмия, при която броят на предсърдните контракции е 200-400 за 1 минута;
- Предсърдното мъждене е нарушение на сърдечния ритъм, което се проявява с честото хаотично възбуждане и свиване на предсърдията или чрез потрепване (фибрилация) на определени групи от мускулните влакна с честота 350-600 на минута. Наблюдавано при 20% от пациентите с алкохолна кардиомиопатия..
Такива аритмии се развиват след поглъщане на голямо количество напитки, съдържащи етанол..
Обърнете вниманиеНарушенията на ритъма могат да бъдат първият и често единственият симптом на алкохолна кардиомиопатия..
за смесена алкохолна кардиомиопатия характерни особености на всички изразени варианти на миокардно увреждане. Тъй като симптомите се влошават взаимно, и прогнозата се влошава значително., Това е най-неблагоприятната форма на описаната патология.. При 30–40% от пациентите с такава диагноза се определят признаци на електрокардиограма, които сигнализират за предразположение към тежки камерни аритмии, както и на внезапна сърдечна смърт..
Симптоми на алкохолна кардиомиопатия
В началните етапи на развитие на алкохолна кардиомиопатия се откриват симптоми, които сигнализират за увреждане на органите и системите, което настъпва след поне 4-5 години редовна консумация на големи количества алкохолни напитки.. Най-често се появяват:
- бърза умора след нормално и след това леко физическо натоварване;
- слабост;
- сънливост;
- прекомерно изпотяване.
При тежко физическо натоварване се наблюдава постоянна болка при:
- гръден кош;
- тила.
От нарушения на ритъма възникват:
- аритмия;
- тахикардия;
- чувство на потъващо сърце.
Характерни са вегетативни нарушения:
- чувство на горещина;
- ръкостискане;
- хиперемия (зачервяване) на кожата;
- възбуда или летаргия.
По правило такива симптоми се появяват на следващия ден след поглъщане на голямо количество алкохол. Те са характерни за периода на въздържание от алкохол, но по-слабо изразен. Описаните признаци могат да продължат 10 години..
Ако пациентът продължи да използва напитки, съдържащи етанол, той се развива миокардна хипертрофия (сгъстяване на стените му) и след това дилатация (разширяване на кухините на сърцето). Свиването на миокарда се влошава, то води до стагнация в малката и голямата циркулация и, като следствие, до развитие на сърдечна недостатъчност.. Възникват следните симптоми:
- постоянен недостиг на въздух, утежнен от усилие;
- задушаване (усещане за недостиг на въздух) през нощта;
- подуване на долните крайници;
- кашлица - суха или продуктивна с отделяне на малко количество светла храчка;
- цианоза на кожата;
- охлаждане на горните и долните крайници.
Ако пациентът не се лекува, слабото функциониране на сърцето води до необратими структурни промени в други вътрешни органи - преди всичко това са:
- бъбречно увреждане;
- недостатъчност на централната нервна система (поради натрупване в организма на токсични метаболитни продукти) - в частност, енцефалопатия.
В последния случай възникват:
- когнитивно увреждане;
- агресия;
- злоба,
- несигурна походка;
- нарушения на съня.
В крайния етап се развиват:
- тежки нарушения на нервната система;
- прогресията на провала на различни видове - сърдечна, бъбречна и чернодробна, което води до смърт на пациента.
диагностика
Често е трудно да се направи диагнозата алкохолна кардиомиопатия, защото, когато става въпрос за кардиолог или общопрактикуващ лекар, пациентите се опитват да скрият факта на злоупотреба с алкохол до последния.
Следователно е необходимо:
- попитайте роднини;
- когато споменават алкохолната зависимост на пациента - да назначат консултация с нарколог.
Физическият преглед определя:
- по време на общ преглед - тревожност или потиснато поведение, бледност и цианоза на кожата на върховете на пръстите, носа, ушите, горната част на гърдите, подпухналостта на лицето;
- палпация (палпация) - повишено изпотяване, подуване на меките тъкани, студени ръце и крака, подуване и пулсация на шийните съдове;
- по време на перкусия (подслушване) - увеличаване на размера на сърцето (поради хипертрофия или дилатация на нейните камери);
- по време на аускултация (слушане с фонендоскоп) - патологичен систоличен и диастоличен шум, които показват структурни промени в сърдечния мускул и сърдечните клапи.
Инструменталните методи за изследване, които се използват при диагностицирането на алкохолна кардиомиопатия, са:
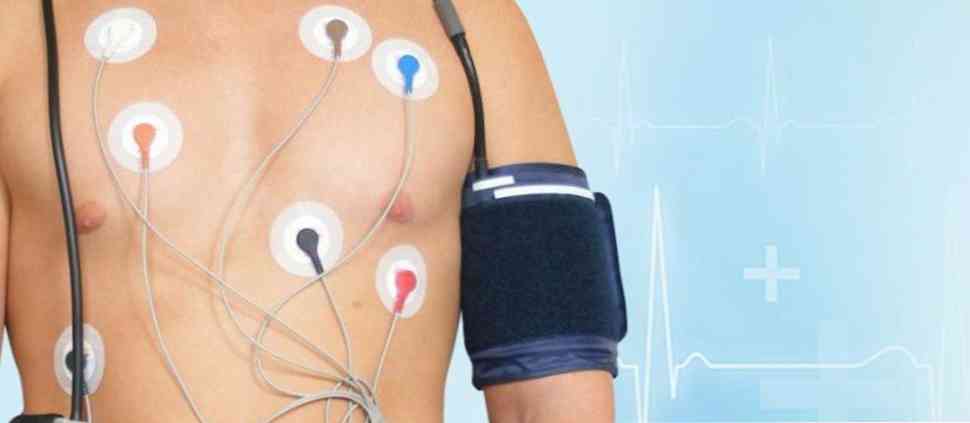 електрокардиография (ЕКГ) - графично фиксиране на сърдечните биоелектрични потенциали. Това е основният диагностичен метод за тази патология. ЕКГ показва нарушения на ритъма и признаци на органично увреждане на миокарда, което може да сигнализира за токсичния характер на заболяването;
електрокардиография (ЕКГ) - графично фиксиране на сърдечните биоелектрични потенциали. Това е основният диагностичен метод за тази патология. ЕКГ показва нарушения на ритъма и признаци на органично увреждане на миокарда, което може да сигнализира за токсичния характер на заболяването;- Холтер дневно наблюдение - графично фиксиране на сърдечните биоелектрични потенциали за 24 часа. Позволява ви да откривате промени в биоелектричните потенциали, които не са били открити по време на ЕКГ;
- Велосипедна ергометрия - електрокардиографско изследване след физическо натоварване (педалиране). Назначава се при липса на противопоказания и критични прояви на заболяването;
- ехокардиография - ултразвуково изследване на сърцето. Използвайки този изследователски метод, те изучават състоянието на коронарните артерии и вентилния апарат, откриват хипертрофия и дилатация на миокарда, намаляват скоростта на кръвния поток, определят налягането в сърдечните камери. Методът се използва за диференциална диагностика на кардиомиопатия и перикардит (възпаление на торбата на сърцето);
- рентгенография на гръдния кош - това определя признаците на разширени камери на сърцето, понякога разширяването на възходящата аорта. Методът се използва за изследване състоянието на големите съдове и идентифициране на патологични тумори. Може да се използва и за подозрение за развитието на клапна сърдечна болест..
Методите за лабораторни изследвания не са задължителни при диагностицирането на алкохолна кардиомиопатия. Това е:
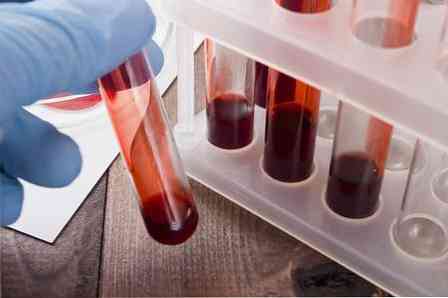 пълна кръвна картина - когато заболяването прогресира, се определят признаци на анемия (намаляване на броя на червените кръвни клетки и хемоглобина);
пълна кръвна картина - когато заболяването прогресира, се определят признаци на анемия (намаляване на броя на червените кръвни клетки и хемоглобина);- биохимичен анализ на кръвта - намаляване на общия протеин, промяна на съотношението на протеиновите фракции (албумин, глобулин и др.);
- анализ на кръвния газ - увеличение на въглеродния диоксид и намаляване на нивата на кислород.
Диференциална диагностика
Диференциална (отличителна) диагноза на алкохолна кардиомиопатия се извършва с такива заболявания и патологични състояния като:
- ангина пекторис - редовни пристъпи на болка поради кислородно гладуване на миокарда;
- исхемична болест на сърцето - продължително кислородно гладуване на сърдечния мускул на фона на коронарните съдове;
- инфаркт на миокарда - некроза на мястото му поради изразено кислородно гладуване, което се случва на фона на коронарните артерии с атеросклероза (поставяне на холестеролни плаки на вътрешната им повърхност, което влошава притока на кръв към тях, в резултат намалява притока на кръв към него; кислород);
- дисекция аневризма на сърцето - дефект във вътрешната облицовка на аневризматично уголемената аорта, който е съпроводен с образуване на хематом, надлъжно дисекция на съдовата стена и образуване на фалшив канал;
- плевритът е възпалителен процес в париеталната (вътрешността на гръдната стена) и висцералната (покриваща белите дробове) плевра;
- пневмония е възпалителна лезия на белодробния паренхим;
- рестриктивна кардиомиопатия - нарушение на структурата на миокарда, срещу която е слабо опъната, което причинява диастола (процесът на пълнене на камерите с кръв);
- хипертрофична кардиомиопатия - нарушение на структурата на миокарда на фона на разпространението на стените на предсърдията и вентрикулите;
- аритмогенна дисплазия на дясната камера - прогресивна замяна на мускулната тъкан с мастна и съединителна тъкан, която се проявява чрез вентрикуларни аритмии.
Причини за смърт при алкохолна кардиомиопатия
Алкохолната кардиодистрофия най-често е придружена от такива животозастрашаващи усложнения като:
- фибрилация на вентрикулите - намаляването им до 200-300 за минута;
- тромбоемболизъм - запушване на кръвоносните съдове с кръвен съсирек, който е мигрирал от друго място на съдовата система;
- инсулт - нарушение на мозъчната циркулация;
- остра бъбречна недостатъчност - рязко влошаване на функционалността на бъбреците;
- некроза (смърт) на различни структури на стомашно-чревния тракт;
- миокарден инфаркт.
Лечение на алкохолна кардиомиопатия
Основата на лечението на алкохолна кардиомиопатия са следните цели:
- промяна в начина на живот;
- лекарствена терапия;
- хирургично лечение.
Лечението трябва да започне възможно най-рано, докато не се развият необратими промени в миокарда. В по-късните етапи се изисква продължително лечение..
Какво се разбира под промяна на начина на живот? Това е:
- пълен отказ от алкохолни напитки - дори с нисък алкохол;
- спиране на тютюнопушенето;
- диета - важни са яденето на големи количества протеин, ограничаването на приема на сол и мазнини. Диета трябва да бъде пара, задушени или варени ястия. Пациентът трябва да яде на малки порции - 4-6 пъти на ден;
- дневен прием на течности - не повече от 1,5 литра;
- осъществимо редовно упражнение;
- здрав сън;
- избягване на стреса.
Лечебната терапия има за цел:
- елиминиране на сърдечна недостатъчност;
- корекция на метаболитни нарушения;
- възобновяване на нормалната работа на други органи, които са претърпели поради неправилна функция на сърцето.
Като лекарствена терапия се приемат няколко групи лекарства - те се предписват, като се вземат предвид развитите симптоми:
- антихипертензивни средства;
- антиаритмични препарати;
- диуретици - за премахване на оток;
- статини - за понижаване на холестерола в кръвта.
Ако има тежка патология, в допълнение към тези лекарства, прилагайте:
- сърдечни гликозиди - за облекчаване на пристъпи на тахиаритмии;
- антитромбоцитни средства - за предотвратяване на тромбоемболични усложнения;
- антикоагуланти - използвани за същата цел като антитромбоцитни средства.
В допълнение към консервативните, за лечение на алкохолна кардиомиопатия прибягва до хирургичен метод. Показания са:
- липса на ефективност на консервативното лечение или пълното му отсъствие;
- бързо прогресиране на заболяването;
- риск от опасни усложнения.
В същото време се извършва трансплантация на сърцето. След него процентът на оцеляване на 75% от пациентите е 10 години. Трансплантацията се извършва при следните условия:
- задоволително (компенсирано) състояние на тялото;
- липса на сериозни умствени и интелектуални нарушения.
Хирургичният метод за лечение на алкохолна кардиомиопатия има някои недостатъци:
- травма;
- висока цена;
- липса на донорски органи.
предотвратяване
Превенцията на развитието на алкохолна кардиомиопатия зависи не само от медицински действия, но и от социални. Важни са:
- насърчаване на здравословен начин на живот;
- ограничаване на рекламата на алкохолни напитки и, ако е възможно, пълната им забрана;
- ограничаване на тяхното разпространение сред младите хора (ако е възможно, забрана);
- докладване на масите за последствията от алкохолната интоксикация - по-специално за разрушителното му въздействие върху сърцето;
- популяризиране на профилактичните прегледи с кардиолог и лекари от други специалности.
перспектива
Прогнозата за алкохолна интоксикация зависи от много фактори:
- своевременно откриване на патология;
- желанието на пациента да изпълни всички цели на лекаря, неговия интерес към крайния резултат;
- тотален отказ за приемане на алкохолни напитки.
В ранните стадии на описаното заболяване прогнозата е благоприятна, когато:
- пълно отхвърляне на алкохол;
- своевременно започна лечение;
- здравословен начин на живот като цяло;
- намиране на хармония в живота, така че няма да има нужда от алкохол.
От голямо значение за благоприятната прогноза са искрената подкрепа на пациента от страна на роднини и близки, спиране на контакт с хора, които провокират по-нататъшно пиене и които със своите коментари могат да накарат болния да се усъмни в необходимостта и ефективността на лечението..
При по-нататъшно прогресиране на заболяването прогнозата е съмнителна..
С развитието на необратими промени в миокарда, прогнозата е лоша, тъй като качеството се влошава значително и се намалява продължителността на живота..
Ковтонюк Оксана Владимировна, медицински коментатор, хирург, консултант


 електрокардиография (ЕКГ) - графично фиксиране на сърдечните биоелектрични потенциали. Това е основният диагностичен метод за тази патология. ЕКГ показва нарушения на ритъма и признаци на органично увреждане на миокарда, което може да сигнализира за токсичния характер на заболяването;
електрокардиография (ЕКГ) - графично фиксиране на сърдечните биоелектрични потенциали. Това е основният диагностичен метод за тази патология. ЕКГ показва нарушения на ритъма и признаци на органично увреждане на миокарда, което може да сигнализира за токсичния характер на заболяването; пълна кръвна картина - когато заболяването прогресира, се определят признаци на анемия (намаляване на броя на червените кръвни клетки и хемоглобина);
пълна кръвна картина - когато заболяването прогресира, се определят признаци на анемия (намаляване на броя на червените кръвни клетки и хемоглобина);