
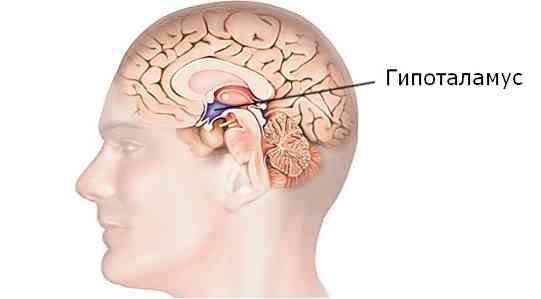
 Хипоталамусният синдром е комплекс от симптоми, характеризиращ се с бързо прогресиращ курс и комбинация от автономни, ендокринни, трофични и метаболитни нарушения. Това състояние се причинява от патология на хипоталамуса..
Хипоталамусният синдром е комплекс от симптоми, характеризиращ се с бързо прогресиращ курс и комбинация от автономни, ендокринни, трофични и метаболитни нарушения. Това състояние се причинява от патология на хипоталамуса..
Повечето от пациентите с тази патология са идентифицирани - те са в репродуктивна възраст от 30 до 40 години. Жените се разболяват много по-често от мъжете. Хипоталамичен синдром често се открива при юноши в пубертета (12-15 години). Диагнозата е трудна, защото симптомите могат да бъдат маскирани като други нарушения..
класификация
В рамките на съвременната ендокринология е разработена разширена класификация на симптоматичния комплекс..
Хипоталамусният синдром е разделен на първичен, вторичен и смесен по произход.. Първичната форма се развива на фона на TBI и експозицията на инфекциозни агенти, а вторичната най-често става последица от затлъстяването..
В съответствие с преобладаването на някои симптоми, съществуват следните разновидности на синдрома:
- невромускулната;
- нарушения на терморегулацията;
- хипоталамова епилепсия;
- невротрофичен;
- вегетативно-съдови;
- метаболитни и невроендокринни разстройства;
- псевдонеустенитни (психопатологични);
- импулсно разстройство и мотивация.
В клиничната практика се разглеждат отделно варианти за синдрома с преобладаване на патология на невроциркулация, хиперкортизолизъм (излишък на хормони на надбъбречната кора) или конституционно затлъстяване..
По тежест се различават леки, умерени и тежки форми на патология..
Развитието класификация на хипоталамус синдром включва 4 форми:
- стабилен.
- прогресивен.
- дегенерационен.
- палиндромна.
причини
Моля, обърнете внимание: хипоталамусът е малка област в диенцефалона, който е отговорен за хомеостаза, терморегулация, метаболизъм, хранително и сексуално поведение, както и за състоянието на кръвоносните съдове. С поражението на хипоталамусните структури се нарушава регулирането на физиологичните реакции на организма и се развива вегетативната криза..
Възможните причини за хипоталамусния синдром включват:
- хронична интоксикация, засягаща централната нервна система;
- наранявания, свързани с промени в хипоталамусните структури;
 доброкачествени и злокачествени тумори, притискащи хипоталамуса;
доброкачествени и злокачествени тумори, притискащи хипоталамуса;- умствена умора;
- психо-емоционален стрес;
- хормонални промени по време на бременност;
- съдови патологии;
- инсулт;
- невроинфекция (вирусна или бактериална);
- остеохондроза на цервикалната област (с нарушено кръвоснабдяване на мозъка);
- хронични соматични патологии с вегетативен компонент;
- индивидуална (вродена) недостатъчност на хипоталамусния регион.
Невроинтоксикацията може да е резултат от професионални рискове (работа с токсични съединения) или вредни навици (наркомания или хроничен алкохолизъм).
Наличието на вегетативен компонент е характерно за такива хронични патологии като пептична язва, хипертония, бронхиална астма и конституционално затлъстяване..
Инфекциозните заболявания, които могат да повлияят неблагоприятно на активността на хипоталамуса, включват малария, ревматизъм и обикновен грип в развитието на усложнения..
Симптоми на синдром на хипоталамуса
Проявите на патологията включват:
 чести главоболия;
чести главоболия;- обща слабост и умора;
- увеличаване (по-рядко - намаляване) на телесното тегло;
- повишен апетит;
- постоянна жажда;
- промени в настроението;
- немотивирано безпокойство;
- пристъпи на паника;
- умствено изтощение;
- треперещи пръсти и клепачи;
- чувство на липса на въздух;
- повишено кръвно налягане (артериална хипертония);
- болки в шева (кардиалгия);
- сърцебиене;
- чревни нарушения (запек или диария);
- дисменорея;
- промяна в сексуалното желание (нагоре или надолу);
- изразена метеорологична зависимост;
- висока чувствителност към променящите се климатични зони;
- безсъние през нощта и сънливост през деня;
- повишена склонност към алергии.
Важно е: при юношеския пубертет, симптомният комплекс е способен да ускори или забави сексуалното развитие.
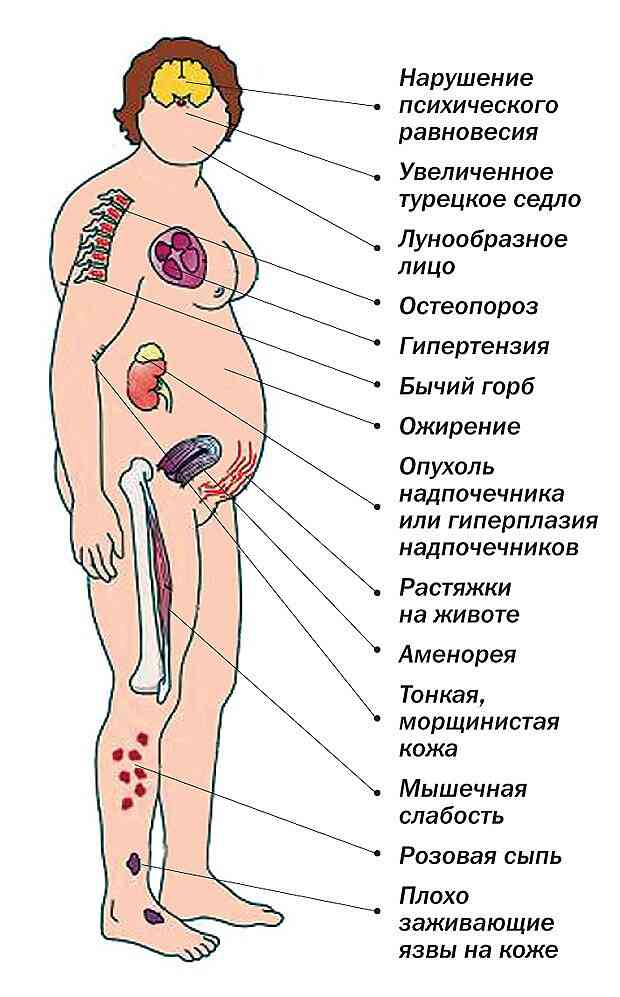
Симптомен комплекс често се усложнява от дистрофични промени в сърдечния мускул, аменорея, кървене от матката, гинекомастия и хирзутизъм. Може би образуването на инсулинова резистентност.
В повечето случаи се наблюдават пароксизмални прояви на синдрома..
 Пациентите развиват вазоинсуларни кризи, характеризиращи се с усещане за топлина, зачервяване, задушаване, изпотяване, замаяност и обща слабост. Много пациенти се оплакват от дискомфорт в епигастралната област. Уринирането обикновено е по-бързо и диурезата се увеличава. Не се изключват реакции на свръхчувствителност под формата на кожни обриви и ангиоедем. Обективно открита брадикардия (сърдечната честота пада до 45-50 удара в минута). Кръвното налягане пада до 80/50 mm. Hg. статия.
Пациентите развиват вазоинсуларни кризи, характеризиращи се с усещане за топлина, зачервяване, задушаване, изпотяване, замаяност и обща слабост. Много пациенти се оплакват от дискомфорт в епигастралната област. Уринирането обикновено е по-бързо и диурезата се увеличава. Не се изключват реакции на свръхчувствителност под формата на кожни обриви и ангиоедем. Обективно открита брадикардия (сърдечната честота пада до 45-50 удара в минута). Кръвното налягане пада до 80/50 mm. Hg. статия.
Симпатична надбъбречна криза се развива на фона на психо-емоционално пренапрежение, промени в времето, болка или менструация. Пароксизмите се усещат по-често през нощта. Пациентът изпитва треперене, изтръпване и студенина на крайниците и чувство на втрисане. Скоростта на пулса се увеличава до 100-130 удара / мин., А стойностите на кръвното налягане нарастват до 180/110. Често се забелязва хипертермия (телесната температура достига 39 ° C). Пациентът има чувство на безпокойство и страх от смъртта..
Моля, обърнете внимание: преди началото на симпатико-надбъбречните кризи са отбелязани т.нар. "прекурсори" - обща летаргия, цефалгия, немотивирани промени в настроението и пронизващи болки в сърцето.
Продължителността на пароксизмалната атака е 15 минути. до 3-4 часа. След неговото прекратяване пациентът изпитва продължителна слабост и страх от нова криза..
 Пароксизмите могат да бъдат смесени, т.е. пациентът има признаци на симпатична адренална и вазоинсултна криза.
Пароксизмите могат да бъдат смесени, т.е. пациентът има признаци на симпатична адренална и вазоинсултна криза.
Ако на фона на синдрома на хипоталамуса страда терморегулация, пациентът има дълготрайна треска от ниска степен и периодично се повишава до стойности от 39-40 ° C.. Това явление се нарича хипертермична криза; често се диагностицира при деца и юноши на фона на психо-емоционален стрес. За откази в системата за терморегулация са характерни повишаването на температурата в сутрешните часове и намаляването й вечер. Експертите свързват този симптом с физически и психически стрес; често се развива по време на активното обучение в училище и се провежда по време на почивка.
Моля, обърнете внимание: един от признаците на нарушение на терморегулацията на фона на хипоталамусния синдром е непоносимостта към недостатъчно комфортни (ниски) температури и студенина.
Прояви на шофиране и мотивационни нарушения:
- промяна в сексуалното желание;
- появата на голямо разнообразие от фобии;
- хиперсомния (постоянна сънливост);
- поведенчески разстройства;
- емоционална лабилност;
- раздразнителност;
- гняв и агресия;
- сълзливост;
- депресия.
При нарушения на невроендокринния и метаболитен характер почти всеки метаболитен процес може да пострада..
Възможните прояви включват:
- анорексия (отказ за ядене);
- булимия (глад на вълка);
- голяма жажда;
- полиурия с намаляване на плътността на урината;
- диспептични разстройства;
- патологични промени в щитовидната жлеза;
- акромегалия;
- неспецифичен диабет;
- синдром на хиперкортизол;
- ранна менопауза.
Стомашно-чревни язви, дегенеративни промени в кожата, мускулната и костната тъкан могат да бъдат усложнения на невроендокринните и метаболитни прояви на синдрома на хипоталамуса..
диагностика
Идентифицирането и лечението на хипоталамусния синдром е задача на ендокринолози, невролози и гинеколози. Диагнозата се усложнява от полиморфизма на проявите на патологията.
Основните критерии за проверка на диагнозата включват:
- ЕЕГ;
- термометрия (аксиларна от 2 страни и ректална);
- анализ на захарната крива (пробата се извършва на празен стомах и с товар, а показателите се измерват на всеки половин час);
- тридневен тест Zimnitsky за съотношението на обема на консумираната течност и диурезата.
Важно е: За диагностика се извършват електроенцефалография и магнитно-резонансна картина на мозъка и обширни лабораторни изследвания на хормоналния фон на пациента. ЕЕГ може да открие патологични промени в дълбоките структури на мозъка. С помощта на ЯМР може да се оцени вътречерепното налягане и могат да бъдат открити неоплазми и ефектите на TBI и кислородно гладуване на тъканите..
Според показанията лекарите прибягват до ултразвуково сканиране на органите на ендокринната система - надбъбречните жлези и щитовидната жлеза..
В хода на диагностиката на хипоталамусния синдром със сигурност се извършват лабораторни изследвания на нивото на следните хормони:
 тиротропно (произвеждано от хипофизната жлеза);
тиротропно (произвеждано от хипофизната жлеза);- тироксин (синтезиран от щитовидната жлеза);
- follikostimuliruyuschego;
- пролактин;
- тестостерон;
- LH;
- естрадиол;
- кортизол;
- adrenotropnogo.
Ежедневната урина също измерва 17-кетостероиди..
Лечение и прогноза на хипоталамичен синдром
Като правило се извършва симптоматична терапия и се инхибира, или, напротив, се предписва стимулираща хормонална терапия. Неговата основна цел е корекция на нарушения на хипоталамусните структури..
На първо място, възможната причина за нарушенията. Нараняванията и туморите подлежат на подходящо лечение, а хроничните огнища на инфекцията - санация. При откриване на токсични лезии се провежда активна детоксикационна терапия, която предполага интравенозно въвеждане на специфични антидоти, физиологични разтвори и глюкоза..
За профилактика на симпатико-адренални пароксизми са показани алкалоиди беладона, фенобарбитал, пироксан, тофисопам, сулпирид и агенти и 3 групи антидепресанти (по-специално - амитриптилин)..
Борбата срещу невроендокринни нарушения включва назначаването на терапевтична диета и лекарства, които регулират обмена на невротрансмитери (изисква продължително лечение с фенитоин или бромокриптин). Паралелно, заместване, стимулиране или инхибиране на хормонална терапия.
Синдромът на посттравматичния генезис изисква цереброспинална пункция и използването на мерки за дехидратиране на организма.
Метаболитни нарушения са индикация за диета и витаминна терапия, както и за назначаването на анорексантни лекарства..
Ефективни средства за стимулиране на мозъчния кръвоток:
 глицин;
глицин;- винпоцетин;
- пирацетам;
- Витамини от група В;
- свински мозъчен хидролизат;
- калциеви препарати.
Не-лекарствените методи включват физиотерапия, разнообразие от физиотерапия и рефлексология..
От голямо значение е нормализирането на теглото и балнеолечението. Препоръчва се на пациентите да се придържат стриктно към оптималната схема на работа и почивка..
Важно е: предотвратяването на кризи се свежда до минимизиране на психотравматичните фактори и превантивния прием на успокоителни, антидепресанти и транквиланти.
Прогнозата зависи от тежестта на лезията на мозъка. В много случаи е възможно да се постигне пълно клинично възстановяване. С неблагоприятен изход се развива патологията и се развива ендокринна стерилност, поликистозна болест на яйчниците, затлъстяване и персистираща хипертония.. При успешно зачеване не се изключват акушерските и перинатални усложнения по-късно..
Синдромът често е съпроводен със сериозни невроендокринни нарушения, водещи до намаляване или увреждане с установяването на инвалидност III или II група..
Владимир Плисов, медицински преглед


 доброкачествени и злокачествени тумори, притискащи хипоталамуса;
доброкачествени и злокачествени тумори, притискащи хипоталамуса; чести главоболия;
чести главоболия; тиротропно (произвеждано от хипофизната жлеза);
тиротропно (произвеждано от хипофизната жлеза); глицин;
глицин;