
 Амниоцентезата е в списъка на пренаталните (пренатални) диагностични методи и е инвазивна процедура, по време на която се пробива амниотичната мембрана и се взима околоплодна течност. Получената течност се изпраща в лабораторно изследване, по време на което се определя нейният хормонален и биохимичен състав и се откриват генни / хромозомни мутации на плода от неговите десквамирани епидермални клетки..
Амниоцентезата е в списъка на пренаталните (пренатални) диагностични методи и е инвазивна процедура, по време на която се пробива амниотичната мембрана и се взима околоплодна течност. Получената течност се изпраща в лабораторно изследване, по време на което се определя нейният хормонален и биохимичен състав и се откриват генни / хромозомни мутации на плода от неговите десквамирани епидермални клетки..
Тази процедура не се прилага за скринингова диагностика на всички бременни жени и се извършва съгласно строги показания..
Необходимостта от околоплодна течност
Амниотичната течност (медицинско наименование - амниотична течност, извлечена от латинския ликьор amnii) е биологично активна среда и е в амниона по време на бременността. Амниотичната течност обгражда ембриона и служи като естествено местообитание, осигуряващо жизнената активност на плода. Безопасното развитие на плода и хода на гестационния период зависят от състоянието на околоплодната течност. Обикновено отпадъчните води по време на контракции при разкриване на маточното гърло до 8 - 10 cm.
Основните функции на околоплодната течност включват:
- Хранене на плода. Амниотичната течност съдържа хранителни вещества, абсорбирани от плода чрез поглъщане на малки порции или в процеса на усвояване на кожата в ранните етапи на бременността..
- Поддържа постоянен осмотичен натиск.
- Поддържайте постоянна температура в плодното дърво. При нормална телесна температура на жената температурата на водата е около 37 градуса..
- Създайте амортизация. Защитете пъпния плод от външни механични въздействия (клатене, шок, сътресения), което предотвратява затягането на пъпната връв и увреждането на плода..
- Защита срещу инфекциозни агенти. Поради плътността на амниона и наличието на имуноглобулини във водите.
- Създаване на свобода на движение за плода.
- Защита на плода от външен шум. Благодарение на водите външните звуци стават глухи.
В допълнение, водата участва в разкриването на гърлото на матката. Количеството вода се определя от периода на бременността. Например, на 10-та седмица обемът им е 0.03 l, в края на бременността достига 500-2000 ml.
Амниоцентеза: класификация
Съществуват следните видове пункция:
- В зависимост от срока:
- ранна амниоцентеза: произведена от 1 триместър (10-14 седмици);
- Късна амниоцентеза: произведена след 15 седмици бременност.
- В зависимост от техническия достъп:
- използва се адаптор за пробиване;
- използвайте метода "свободна ръка".
- На мястото на пункция амнион:
- трансабдоминална амниоцентеза (прободена е предна коремна стена);
- трансвагинална амниоцентеза (прободен е преден вагинален нокът).
Амниоцентезата може да се извърши във всеки триместър на бременността, но оптималното време за процедурата е от 16 до 20 седмици от бременността..
Подготовка за манипулация
Преди процедурата, акушер-гинекологът ще изпрати бременна жена да вземе АОК, ОАМ и вагинални мази, което ще определи скритата инфекция. Следващият етап е ултразвуково сканиране, при което се определя броят на фетусите, тяхната жизнеспособност, периодът на бременността, разположението на плацентата, обемът на околоплодната течност и наличните анатомични характеристики, които могат да повлияят на изпълнението на амниоцентезата. На бременните жени се препоръчва да не приемат антикоагуланти (хепарин) и антиагреганти (Curantil) приблизително 12 - 24 часа преди процедурата, за да се намали рискът от кървене по време на производството.. Непосредствено преди манипулацията бременната жена подписва съгласие за стопанството си, където са посочени възможните рискове и усложнения..
Обърнете вниманиеЗа процедурата до 18 седмици е необходимо да има напълнен пикочен мехур, а в по-късните периоди не се изисква пълнене на уреята преди амниоцентеза..
Как се извършва амниоцентеза?
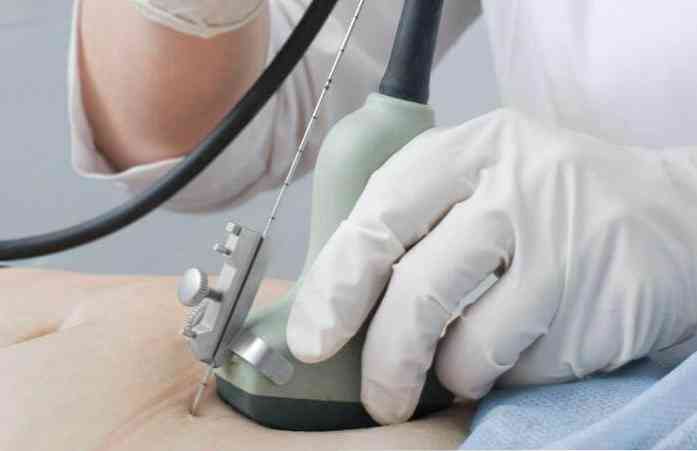
 Манипулацията се извършва при задължителен ултразвуков контрол, с помощта на който се избира мястото на пункция. Често се извършва амниоцентеза без анестезия, ако е необходимо, бременната жена интракутално и подкожно инжектира анестетичен разтвор (0,5% новокаин) в предната стена на корема..
Манипулацията се извършва при задължителен ултразвуков контрол, с помощта на който се избира мястото на пункция. Често се извършва амниоцентеза без анестезия, ако е необходимо, бременната жена интракутално и подкожно инжектира анестетичен разтвор (0,5% новокаин) в предната стена на корема..
Продължителността на процедурата е няколко минути. Извършването на манипулацията е безболезнено, но може да даде на жената някакъв дискомфорт, който изчезва след приключване на процедурата..
Пробиването на амниона е желателно да се извърши извън плацентата, като се открие с помощта на ултразвук най-големият джоб на околоплодната течност, свободен от пъпната връв. Ако е необходимо, пункция на плацентата (в случай, че е разположена на предната стена на матката) избира най-тънката част от нея, в която няма интервали. За амниоцентеза се използват игли с диаметър 18 - 22G (подобно на игли за спинална пункция). В кухината на иглата е мандрен, който се отстранява от иглата след пункция на амниона. Пункцията се извършва или по метода на "свободната ръка", или с помощта на адаптер, който се поставя върху коремния сензор на ултразвуковото устройство..
Този сензор помага да се контролира траекторията на напредване и дълбочината на проникване на иглата. След като извадите дорника със спринцовка, изсмучете правилното количество вода (20 до 30 ml).
Важно еВодата се счита за неподходяща за изследване, ако е замърсена с кръв или меконий. При жени с Rh-конфликтна бременност след получаване на амниотична течност, тя веднага се поставя в съд с тъмно стъкло, за да се предотвратят промените в свойствата на билирубина под действието на светлината..
След процедурата
В края на процедурата акушер-гинекологът преценява състоянието на бременната жена, изслушва сърдечния пулс на плода и според показанията въвежда спазмолитици или хемостатични агенти. Една жена напуска болницата в деня на амниоцентезата. Болничният списък за този ден не се изписва. Препоръки на лекаря след амниоцентеза:
- отказват физическо натоварване, вдигане на тежести;
- спазват почивката на леглото в деня на процедурата;
- приемат аналгетици и спазмолитици при поява на абдоминален дискомфорт;
- отказват да приемат газ-подобряващи продукти и да провокират запек в рамките на 2-3 дни след манипулация.
С повишаване на тонуса на матката, болки в коремната / долната част на гърба, появата на кръвоизлив от гениталния тракт и изтичането на вода през раната на ден след пункция на амниона, повишаване на общата температура, нагряване на раната на корема, трябва да се консултирате с лекар \ t.
свидетелство
Пробиването на Amnion се извършва съгласно строгите индикации:
- диагностика на вродена патология, наследствени заболявания;
- съмнителни / неблагоприятни резултати от скринингови тестове (откриване на патологични ултразвукови признаци, отклонения от нормата на "двойни" и "тройни" тестове);
- ранно прекъсване на бременността с цел въвеждане в амнионни лекарства, които стимулират раждането;
- възраст (под 18 години, над 35 години);
- амниоредукция (изпомпване на излишната вода);
- намиране на състоянието на плода (степента на зрялост на белите дробове, производството на сърфактант, тежестта на хемолитичната болест)
- идентификация на вътрематочна инфекция;
- наличието в семейството на дете с наследствена патология;
- фетотерапия (интраамионно приложение на лекарства за лечение на ембриона);
- фетална хирургия (извършване на фетални операции);
- обременена история на съпрузите (имащи роднини с хромозомни аберации или с наследствени заболявания).
Противопоказания
Извършването на амниоцентеза е забранено в присъствието на:
- заплахи от разкъсване на плацентата;
- треска бременна;
- заплахи за прекъсване на бременността;
- вътрематочни малформации и тумори;
- остър инфекциозен процес или обостряне на хроничното.
Възможни усложнения след амниоцентеза
Установено е, че в една от хилядите жени амниоцентезата провокира спонтанен аборт, особено по време на процедурата през първия триместър. Има малък риск от инфекция на матката и вероятността от заразяване на плода с HIV от майката. Най-честите усложнения на амниоцентезата включват:
- гадене, повръщане;
- повишаване на температурата;
- маточен хипертонус;
- инфекция на мястото на пункция;
- кървене от гениталния тракт;
- изтичане на вода.
Може би развитието на по-сериозни усложнения:
- разкъсване на плацентата;
- аборт;
- рана на плода, пъпна връв (изключително рядко);
- развитие на хориоанионит;
- чревни увреждания, увреждане на пикочния мехур;
- алоимунна цитопения в ембриона (когато "имуноглобулинът е" забравен "да бъде въведен в амниона по време на бременност с Rh конфликт).
Резултати от амниоцентезата
Резултатите от теста за вода се получават за 2-4 седмици.. Видове тестове, извършвани околоплодна течност:
 цитогенетичен. Състои се в анализ на кариотипа на феталните клетки. Обикновено, наборът от хромозоми е 46 (23 сдвоени). Цитогенетичният анализ позволява да се определят количествените промени в хромозомите, структурните нарушения и да се диагностицират редица хромозомни заболявания. Използвайки кариотипиране, синдроми на Даун (още 21 хромозоми), патау или котешки плач (тризомия 13 хромозоми), Търнър (само полова Х-хромозома), Едуардс (тризомия 18 хромозоми), Клайнфелтер (1-2 допълнителни Х-секс хромозоми) при момчето).
цитогенетичен. Състои се в анализ на кариотипа на феталните клетки. Обикновено, наборът от хромозоми е 46 (23 сдвоени). Цитогенетичният анализ позволява да се определят количествените промени в хромозомите, структурните нарушения и да се диагностицират редица хромозомни заболявания. Използвайки кариотипиране, синдроми на Даун (още 21 хромозоми), патау или котешки плач (тризомия 13 хромозоми), Търнър (само полова Х-хромозома), Едуардс (тризомия 18 хромозоми), Клайнфелтер (1-2 допълнителни Х-секс хромозоми) при момчето).- Анализ на хромозомни микроматрици. Позволява да се оцени не само кариотипът на плода, но и да се идентифицират незначителни структурни промени в хромозомите (микроделеции, микродупликации, области с загуба на хетерозиготност). С помощта на XMA се откриват редица моногенни патологии (кистозна фиброза, хемофилия, сърповидно-клетъчна анемия, мускулна дистрофия, болест на Tay-Sachs). Този анализ се извършва с риск от специфично заболяване при новороденото, което определя търсенето на специфична мутация на ген. Например, болестта присъства в семейството на бъдещите родители..
- Биохимичен анализ. Оценява се пренаталното състояние на детето (подозрение за хемолитична болест и неговата тежест, подозрение за вродена патология, оценка на зрелостта на белите дробове). Определя се съдържанието на AFP, неговото увеличение се забелязва при малформациите на невралната тръба, с заплахата от антенатална смърт на детето, при вродени бъбречни заболявания и намаляване на диабета на майката, при синдрома на Даун в плода. Определянето на концентрацията на билирубина се извършва с хемолитична болест, нивото на глюкоза - със съмнение за патология на панкреаса на плода, препланиране, хемолитична болест. Степента на зрялост на белите дробове при едно дете се оценява чрез концентрацията на фосфолипиди, по-специално, чрез съотношението на лецитин / сфингомиелин. Ако L / C е 2: 1, те говорят за зрели бели дробове. Когато съотношението L / C 1.5 - 1.9: 1 не изключва появата на респираторен дистрес синдром в половината от новородените. Съотношението L / C по-малко от 1,5: 1 показва развитието на синдром на дистрес при повече от 70% от новородените..
- имунологично. Определя се съдържанието на противовъзпалителни цитокини във водите (интерферони, интерлевкини).
- хормон. Концентрациите на плацентарния лактоген, кортизол, hCG, естрадиол, прогестерон се оценяват по функцията на плацентата..
Ефективността на откриване на хромозомни и генни заболявания чрез изследване на околоплодна течност, получена чрез амниоцентеза, достига 99% и повече.
В случай на диагностициране на аномалии в плода, въпросът за по-нататъшното удължаване или прекратяване на бременността е решен.. Наличието на хемолитична болест или диагностицирането на вътрематочна инфекция изисква адекватна терапия и определяне на оптималното време за раждане. Осъществява се фетална хирургия за установяване на малформации на плода, съвместими с живота..
Созинова Анна Владимировна, акушер-гинеколог.


 цитогенетичен. Състои се в анализ на кариотипа на феталните клетки. Обикновено, наборът от хромозоми е 46 (23 сдвоени). Цитогенетичният анализ позволява да се определят количествените промени в хромозомите, структурните нарушения и да се диагностицират редица хромозомни заболявания. Използвайки кариотипиране, синдроми на Даун (още 21 хромозоми), патау или котешки плач (тризомия 13 хромозоми), Търнър (само полова Х-хромозома), Едуардс (тризомия 18 хромозоми), Клайнфелтер (1-2 допълнителни Х-секс хромозоми) при момчето).
цитогенетичен. Състои се в анализ на кариотипа на феталните клетки. Обикновено, наборът от хромозоми е 46 (23 сдвоени). Цитогенетичният анализ позволява да се определят количествените промени в хромозомите, структурните нарушения и да се диагностицират редица хромозомни заболявания. Използвайки кариотипиране, синдроми на Даун (още 21 хромозоми), патау или котешки плач (тризомия 13 хромозоми), Търнър (само полова Х-хромозома), Едуардс (тризомия 18 хромозоми), Клайнфелтер (1-2 допълнителни Х-секс хромозоми) при момчето).