
 Актиномикозата (друго име е радиационно-гъбична болест) е хронична патология, чиято поява е провокирана от различни видове актиномицети. При актиномикоза поражението на различни органи и тъкани се състои в образуването на уплътнени инфилтрати, които след известно време се гнояват с появата на фистули (патологични пасажи), както и специфично увреждане на кожата около тях.
Актиномикозата (друго име е радиационно-гъбична болест) е хронична патология, чиято поява е провокирана от различни видове актиномицети. При актиномикоза поражението на различни органи и тъкани се състои в образуването на уплътнени инфилтрати, които след известно време се гнояват с появата на фистули (патологични пасажи), както и специфично увреждане на кожата около тях.
Етиология. Характеристики на патогена
Най-често актиномикозата причинява такива видове патогени:
- Actinomyces Israeli;
- Actinomyces bovis;
- Actinomyces albus;
- Actinomyces violaceus.
 Тази гъба се нарича блестяща, тъй като тя расте върху определена хранителна среда и образува особени колонии, често характеризиращи се с лъчисти ръбове. В изследвания патологичен материал има отделни бучки от жълтеникав цвят, с диаметър 1-2 мм - те също се наричат друзи. Микроскопското изследване в средата на бучките показва натрупвания на филаменти на мицела (всъщност, "тялото" на гъбата), които в периферията на друзите се превръщат в издутини, които изглеждат като колби (понякога те липсват). При боядисване с микробиологична боя микробиологичната картина е оригинална и запомняща се: центърът на дузата е син на цвят и луковицата е розова..
Тази гъба се нарича блестяща, тъй като тя расте върху определена хранителна среда и образува особени колонии, често характеризиращи се с лъчисти ръбове. В изследвания патологичен материал има отделни бучки от жълтеникав цвят, с диаметър 1-2 мм - те също се наричат друзи. Микроскопското изследване в средата на бучките показва натрупвания на филаменти на мицела (всъщност, "тялото" на гъбата), които в периферията на друзите се превръщат в издутини, които изглеждат като колби (понякога те липсват). При боядисване с микробиологична боя микробиологичната картина е оригинална и запомняща се: центърът на дузата е син на цвят и луковицата е розова..
Актиномицетите се характеризират с чувствителност към антибиотици, като:
- бензилпеницилин (по-известен като пеницилин) в доза 20 U / ml;
- Стрептомицин - при 20 ug / ml;
- тетрациклин - при 20 ug / ml;
- хлорамфеникол - при 10 µg / ml;
- Еритромицин - при 1,25 µg / ml.
Актиномицетите причиняват заболяване не само при хора, но и при селскостопански животни. въпреки това, не са регистрирани случаи на инфекция на хора от животно, както и от друго лице. Интересно е, че актиномицетите не са били случайно открити при други хора, когато е проведено проучване за изясняване на друга диагноза. Те бяха намерени:
- в устата;
- в нападението върху зъбите;
- върху сливиците;
- върху лигавицата на храносмилателния тракт.
епидемиология
Разпространението на заболяването е екстензивно - актиномикозата се диагностицира при пациенти във всички страни. Патогените са широко разпространени в природата. Те са открити в почвата, върху живи растения, сено, слама и други естествени структури..
патогенеза
С растения, актиномицетите влизат в тялото и се заселват на лигавиците под формата на сапрофити - вид състояние, при което микроорганизмът живее в тялото на “гостоприемника”, но не причинява вреда, докато живее живота си.
Актиномицетите преминават от сапрофитно към паразитно състояние, когато човек се разболее - главно когато възникне възпалително заболяване на лигавиците:
- устна кухина;
- дихателни пътища;
- храносмилателния тракт.
Преходът на актиномицетите от сапрофитно към паразитно състояние се насърчава от заболявания на тъканите и органите, където тези микроорганизми живеят. Актиномицетите започват активно да влияят на мястото, където живеят, в резултат на което печат форми - инфекциозен гранулом, който е в състояние да покълнат в околните тъкани. Поради масовата дисперсия на актиномицетите, такива грануломи могат да бъдат разпръснати из целия орган, който са ударили.. Поради последиците от вторичната инфекция, гранулома претърпява следните промени, едно след друго:
- възпаление;
- абсцеси;
- появяват се многобройни абсцеси - ограничени малки кухини, пълни с гной;
- стената на абсцесите не издържа на преливане на гнойни съдържания и прекъсвания, образуват се свисти.
Вторичната инфекция се присъединява, тъй като тялото се отслабва от борбата с инфекциозния агент. В повечето случаи това е стафилокок.. Те допринасят за нагъването на инфилтрирани гранули, създадени от актиномицети. Патологичният процес е допълнително утежнен от факта, че антигените на лъчистите гъби предизвикват специфична сенсибилизация на организма, в резултат на което тя става по-чувствителна към всички антигени - по-специално, микроорганизми, които я атакуват в момента. Проявява се алергично преструктуриране на тялото:
- свръхчувствителност от забавен тип;
- свръхчувствителност към туберкулинов тип;
- образуването на антитела (комплементарни, аглутинини, преципитат и други).
Инкубационен период и клинични признаци
Инкубационният период може да варира в много широки граници - от 2-3 седмици до няколко години..
Разграничават се следните клинични видове актиномикоза:
 с увреждане на меките тъкани на главата и шията;
с увреждане на меките тъкани на главата и шията;- гръдни (органи и стени на гръдния кош);
- коремна (засяга корема);
- с увреждане на костите и ставите;
- с кожни лезии;
- с лезия на ЦНС;
- с увреждане на урогениталната система;
- мицетом или мадурски крак.
Заболяването се отнася до първични хронични инфекции., следователно се характеризира с:
- дълъг курс;
- продължаваща прогресия.
Визуалното представяне на промените в тъканите провокира актиномикоза, дава визуална картина с участието на кожата:
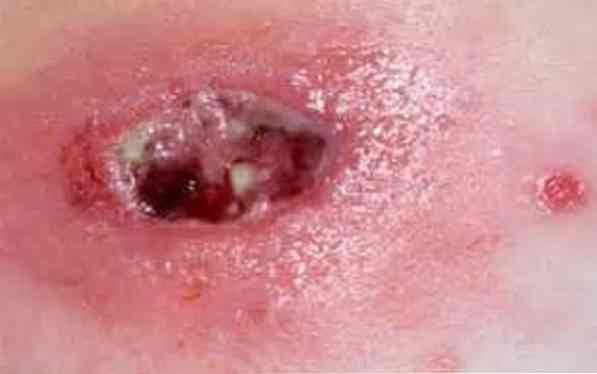 в дебелината му се появява дебел, твърд, но безболезнен инфилтрат;
в дебелината му се появява дебел, твърд, но безболезнен инфилтрат;- инфилтрацията се развива в абсцес, който се проявява чрез колебание (омекване);
- стените на абсцеса под натиска на гноен изригват, образуват се дълготрайни не-лечебни свищящи пасажи с гнойно-серозни секрети, с микроскопско изследване на които се срещат белезникавожълти друзи..
Симптоми на лицево-челюстна актиномикоза
Това е най-честата форма на актиномикоза.. Тежестта на процеса може да се разграничи от такива форми:
- дермално или повърхностно;
- подкожно;
- мускулест или дълбок.
В кожна форма на актиномикоза, която е доста рядка, курсът е доста благоприятен в сравнение с други форми.. Инфилтратите са сферични или полусферични, плитки под кожата. Промените могат да уловят:
- бузите;
- една или и двете устни;
- език по цялата му дължина;
- сливици;
- гнездо за очи;
- ларинкс.
При мускулна разновидност патологичните промени се отнасят главно до дъвкателните мускули (те се намират под съединителната тъкан, която ги покрива). Може да формира инфилтрация с повишена плътност (консистенция - като тази на хрущяла) в областта на ъгъла на мандибулата. Лицето придобива характерен вид:
- тя е асиметрична;
- тризъм (мускулен спазъм, който не позволява движение с долната челюст) \ t.
 Независимо от факта, че инфилтрацията има повишена плътност, в нея се образуват скоро омекотяващи участъци, които се увеличават и сливат помежду си, след това произволно изригват, образувайки фистули. От фистулите се освобождава гнойна течност (или кървава гнойна, ако процесът изяде малките съдове). Понякога при течности се наблюдават други..
Независимо от факта, че инфилтрацията има повишена плътност, в нея се образуват скоро омекотяващи участъци, които се увеличават и сливат помежду си, след това произволно изригват, образувайки фистули. От фистулите се освобождава гнойна течност (или кървава гнойна, ако процесът изяде малките съдове). Понякога при течности се наблюдават други..
Кожата около фистулата има характерен пурпурно-синкав цвят, което показва, че това са актиномични фистули.. Друга характерна особеност е, че когато кожата на врата е повредена, тя придобива формата на напречни ролки..
Симптоми на гръдната актиномикоза
По отношение на честотата, тя се нарежда на второ място сред другите разновидности на това заболяване.. Картината с поражението на гърдите се развива бавно, постепенно се появява:
 слабост;
слабост;- повишаване на телесната температура до субфебрилни числа (37.1-37.4 градуса по Целзий);
- кашлица, а по-късно и пълна кашлица; Първо, той е сух, без отделения, след което храчките на мукопурулентен характер започват да се открояват, често с примес на кръв (ако процесът унищожи малките съдове). Има характерен прогностичен признак - пациентите отбелязват, че храчките имат вкус на мед и миризма на почвата (земята).
След проява на първоначалните промени се появява клинична картина на перибронхит - тъканни лезии около бронхите.. Инфилтрацията се формира в тъканите, след това се разпространява все по-нататък и на свой ред улавя:
- плевра;
- гръдна стена;
- кожа.
Кожните лезии показват, че процесът е дълъг. Характеристики на кожата:
- образува се характерен подуване, много болезнено при палпация (пациентите се оплакват от парещи усещания както при палпация, така и без палпация);
- кожата придобива характерен синкаво-лилав цвят;
- образуват се свисти пасажи, които комуникират директно с бронхите. При освобождаването на фистулата може да се намери друза.
Потокът от тази форма на тежко, самолечение не се случва.
Симптоми на абдоминална актиномикоза
По честота сред другите форми на актиномикоза се нарежда на трето място.
Основният фокус най-често се формира на мястото на свързване на илеума (последния участък на тънките черва) в слепите (първоначалния участък на дебелото черво), както и в района на червеобразния процес.. Общо, тази локализация представлява около 60% от цялата абдоминална форма на това заболяване. На второ място сред всички форми на абдоминальна актиномикоза е актиномикоза на други части на дебелото черво.. Изключително рядко, първичните огнища се намират в:
- хранопровода;
- стомаха;
- тънкото черво.
Инфилтрацията на първичен произход, възникнала в коремната кухина, провокира симптоми, подобни на симптомите при някои хирургични заболявания:
- остър апендицит;
- абсцес на черния дроб;
- гнойни холецистити;
- остра и хронична чревна обструкция;
- локален перитонит;
- Болест на Крон
- и така нататък.
Инфилтратът се формира в определена част от коремната кухина, но след това започва да расте и се разпространява до:
- черен дроб;
- жлъчен мехур и жлъчни пътища;
- бъбреците и пикочните пътища;
- гръбначен стълб;
- предна коремна стена.
Често настъпва инфилтрация в коремната стена, която засяга ileocecal ъгъл. В този случай се наблюдават кожни промени, характерни за актиномикоза:
- синкаво-лилав цвят;
- фистули.
Фистулите комуникират с червата, а на кожата външният им отвор най-често се намира в ингвиналната област.. Между другото, първичните огнища не се формират директно в коремната стена, вторично са засегнати, с разпространението на патологичния процес от съседни области, засегнати от актиномикоза.
Ако актиномикоза е засегнала крайните (крайни) участъци на дебелото черво, тя бързо се разпространява към ректума и областта около него, като причинява възпаление на параректалната тъкан и други тъкани в тази локализация. Това възпаление се определя като специфичен парапроктит.. Когато парапроктит навлезе в гнойната форма, фистулната форма, която спонтанно се отваря в областта около ануса..

Изхвърлянето от тях е типично, тъй като при актиномикоза от фистули - гнойни, с микроскопично определяни друзи.
Симптоми на актиномикоза на костите и ставите
Тази форма на радиационно-гъбична инфекция е доста рядка.. То възниква:
- в резултат на разпространението на актиномичен инфилтрат от съседни органи (например, тазобедрената става може да бъде засегната вторично по време на актиномичния процес в коремната кухина);
- поради дрейфа на актиномицетите с притока на кръв.
Сред актиномикозата на костите и ставите, причиняващи остеомиелит (гнойно възпаление на костната тъкан), най-честите лезии са:
- кости на крака;
- тазови кости;
- гръбначен стълб;
- коленна става.
Често болестта се предшества от травма на костите или ставите. - в този случай сапрофитните форми на актиномицетите, които са живели тук дълго време без да увреждат костите, хрущялите или синовиалните мембрани, се трансформират в паразитен инфекциозен агент.
Остеомиелитът като заболяване сам по себе си е труден и труден за лечение и поражението на актиномицетите влошава процеса. Образуват се секвестери - ограничени огнища на некроза в здрави тъкани, които при прогресиране се разпространяват в цялата кост.. Но, въпреки изразените патологични промени в костната тъкан, пациентите запазват способността си да се движат. С поражението на ставите, тяхната функция също е нарушена не е критично. По време на образуването на свисти преминават характерни промени на кожата..
Симптоми на кожен актиномикоза
Кожата е засегната, като правило, за втори път, когато процесът се разпространява от съседни места:
- коремни органи и стени;
- органите на гърдите и стените му;
- кости и стави
- и така нататък.
Диагнозата кожна актиномикоза може да се направи вече, ако инфилтрацията, движеща се от съседните органи, е достигнала подкожната мастна тъкан, и са се образували свистели пасажи..
Симптоми на актиномикоза на ЦНС
Актиномикозата на ЦНС е рядка. Увреждане на структурите на мозъка или гръбначния мозък се проявява като абсцеси (единични или

Симптомите на актиномикоза на ЦНС в началните етапи са както следва:
- повишаване на телесната температура - първо до субфебрилни числа, след това по-високи;
- главоболие, което с течение на времето става по-изразено;
- пристъпи на замаяност.
С по-нататъшното развитие на заболяването се проявяват признаци на нарушение от страна на централната нервна система:
- гадене и повръщане, които не са свързани с хранене;
- болезнени спазми;
- честа загуба на съзнание;
- липса на координация (такива пациенти може дори да паднат).
Симптоми на урогениталната актиномикоза
Уринарните и пикочните органи при актиномикоза рядко са засегнати и увреждането на половите органи е като цяло изключително рядко..
Първичната актиномикоза на гениталните органи се появява като вторична лезия при абдоминална актиномикоза, дължаща се на активното разпространение на инфилтрация върху тях и означава, че основният фокус трябва да се търси в коремната кухина. Създаден в областта на пикочния мехур, инфилтратът може да се пренесе в тъканите около простатата при мъжете и матката при жените, но самата простата и матката не могат да бъдат засегнати, въпреки близостта на тези органи към патологичния процес..
симптоми:
- болки в корема;
- гнойно отделяне от пикочните пътища;
- в късните етапи - образуването на фистули на меките тъкани на корема в тазовата област.
Какво е мицетом (мадуроматоза, мадурско крак). симптоми
Мицетом е вид актиномикоза, която засяга крака.. Тъй като нозологията е известна от дълго време, тя се среща често при пациенти, живеещи в тропически ширини..
Началото на заболяването се проявява с появата на стъпалата (главно на ходилото) на възли с характерни признаци:
- плътна по консистенция;
- има ясни граници;
- размери с грах и др .;
- покрит първо с непроменена кожа, която след това над самия печат придобива характерен червено-виолетов или кафяв цвят.
След известно време в близост до основните възли се появяват нови възли., кракът се надува, расте, изглежда деформиран - формата му става грозна, като крак на митичен гущер с многобройни брадавици. Възли "узряват" в абсцеси, стената на които се скъсва след известно време, те се отварят. И въпреки че възлите са повърхностно - получените свисти преминават дълбоко, което показва дълбоко увреждане чрез инфилтрация на тъканите на краката. От фистула, гнойна (понякога с примес от кръв) течност с друзи, често с характерен отвратителен мирис.
 Процесът е бавен, но стабилен, и с течение на времето цялата подметка е покрита с изкривяващи се възли. Те не са субективно обезпокоителни, тъй като са практически безболезнени.. Понякога подметката се деформира, така че пръстите на крака се завъртат нагоре. След като запълни цялата повърхност на подметката, на гърба на крака започва да се появява нодуларност. Деформацията прогресира до такава степен, че кракът не прилича на анатомична структура, а на грозна маса, покрита с пигментни петна, в които се откриват много свистели пасажи и кухини., образувани на мястото на възли след отделянето на тъканите.
Процесът е бавен, но стабилен, и с течение на времето цялата подметка е покрита с изкривяващи се възли. Те не са субективно обезпокоителни, тъй като са практически безболезнени.. Понякога подметката се деформира, така че пръстите на крака се завъртат нагоре. След като запълни цялата повърхност на подметката, на гърба на крака започва да се появява нодуларност. Деформацията прогресира до такава степен, че кракът не прилича на анатомична структура, а на грозна маса, покрита с пигментни петна, в които се откриват много свистели пасажи и кухини., образувани на мястото на възли след отделянето на тъканите.
Процесът не спира и може да се разшири в мускулната маса, сухожилията и костите. В някои случаи се наблюдават атрофични промени в мускулите на крака. Външният вид на крака в стъпалото на Madur е характерен и страхотен - тънък крак и подуто деформирано стъпало..
Като правило мицетомът заразява само един крак. Самото заболяване може да продължи дълго време, години и дори десетилетия (средно от 10 до 20 години).
диагностика
Ако процесът е отишъл далеч, до образуването на фистули и характерни промени в кожата около тях, диагнозата на актиномикоза не е трудна. Първоначалните етапи на развитие на заболяването без допълнителни методи на изследване са много по-трудни за определяне..
Най-надеждният резултат в диагнозата показва лъчиста гъба. микробиологичен метод в:
- гнойно съдържание на фистулата;
- частици от тъкан, взети за анализ чрез биопсия;
- Druze (понякога можете да намерите само мицелови нишки в тях).
За анализ с цел бактериологично потвърждение на актиномикоза се използва биологичен материал:
- гнойно отделяне от свистелите пасажи;
- слюнка (бронхиална секреция);
- биопсичен материал (по-специално от инфилтрати).
За да се избегне погрешната диагноза по време на събирането на биологичен материал, трябва да се внимава да не се замърсяват образците с вродена актиномитична сапрофитна микрофлора от лигавиците.. За тази цел биологичният материал (гной или тъкан) във всички възможни случаи получава:
- с перкутанна пункция;
- за диагностика на торакална форма на актиномикоза - чрез транстрахеална пункция.
 такъв Пробиви за байпас на вродени огнища на актиномикоза често са единственият начин да се получат задоволителни проби от биологичен материал за диагностично тестване.. Но трябва да се помни, че когато се използва биоматериал, взет поради транстрахеална пункция, диагнозата може също да е ненадеждна, тъй като съдържанието на устната кухина, в което живите актиномицети (както сапрофитни, така и патогенни) могат да попаднат в бронхите..
такъв Пробиви за байпас на вродени огнища на актиномикоза често са единственият начин да се получат задоволителни проби от биологичен материал за диагностично тестване.. Но трябва да се помни, че когато се използва биоматериал, взет поради транстрахеална пункция, диагнозата може също да е ненадеждна, тъй като съдържанието на устната кухина, в което живите актиномицети (както сапрофитни, така и патогенни) могат да попаднат в бронхите..
Актиномицетите се характеризират със способността си да ферментират, поради което лесно се окисляват (макар и по-малко от анаероби). Това означава, че да се транспортира биологичен материал след събиране в бактериологичната лаборатория трябва да бъде незабавно, докато не претърпи промени, които могат да нарушат резултатите от проучването и да повлияят на диагнозата. Ако обаче все още предстои да се извърши дългосрочен транспорт, е необходимо да се използват специални медии, предназначени за транспортиране - според вида на Стюарт.
Присъствието на приятели ви позволява да направите предварителна диагноза на актиномикоза. Те могат да се определят чрез наблюдение под микроскоп на актиномикотична гранула, поставена върху покривно стъкло с добавка на метиленово синьо багрило. Антимикотичните приятели се визуализират като частици от карфиол, в които:
- центърът не е боядисан;
- цветни сини периферни устройства.
В тези частици могат да се видят левкоцити и филаменти на мицела (в някои случаи с характерни розово оцветени колби), които се отклоняват от центъра на гранулата до периферията му. Предимството на микробиологичните изследвания е, че в допълнение към актиномицетите, съпътстващата микрофлора се определя в намазка, поради което е възможно да се направи правилна оценка на съпътстващите инфекциозни заболявания..
Можете да изберете културата на лъчистата гъбичка, посевния материал върху така наречената среда Сабуров. При сеитба култури първите резултати се получават за 2-3 дни. В този смисъл под микроскоп можете да визуализирате характерни микроколонии, подобни на паяците Actinomyces israelii или Actinomyces gerencseriae.
При определянето на различните типове актиномицети в гранулите, откриването на специфични антитела ще помогне, което се извършва чрез имунофлуоресценция:
- права линия;
- непряк.
Този метод ви позволява да идентифицирате различни видове патогени, дори без сеитба култури.
В някои случаи, с цел поставяне на диагноза, се използва интрадермалната форма с актинолизат (положителна е при 80% от всички пациенти).. При това трябва да се вземат предвид само положителни и рязко положителни резултати - слабо позитивни резултати често се забелязват при пациенти в стоматологичните клиники (например при алвеоларна пиорея, проявяваща се с освобождаване на гной от алвеолите). От друга страна, отрицателен тест не означава липса на актиномикоза. Тя се определя от:
- пациенти, страдащи от тежки форми на това заболяване; отрицателният резултат от теста се обяснява със значително и драматично потискано потискане на клетъчния имунитет;
- Инфектирани с ХИВ (в този случай винаги ще се наблюдава отрицателен резултат).
В много случаи актиномикозата, развиваща се бързо, изисква подробности за кратко време.. За по-бърза диагностика сега се разработват молекулярни методи, като:
- генетични изследвания;
- полимеразна верижна реакция (PCR).
В някои случаи диагнозата се усложнява поради факта, че:
- клиничните симптоми са по-характерни за други заболявания, отколкото за актиномикоза;
- хистологични (тъканни изследвания) и серологични (антитяло) изследвания са с ниска специфичност и ниска чувствителност. С други думи, те могат да бъдат положителни не само при актиномикоза, но и при други заболявания - от друга страна, при актиномикоза те дават доста слаби резултати, и това прави едно съмнение, че болестта е провокирана от излъчваща гъбичка..
 Откриването на друзи не е 100% точно при диагностициране на актиномикоза: Druze съдържа само 25% от пробите, изолирани от фистули, отсъствието им не означава липса на актиномикоза, която в тези случаи е потвърдена с други диагностични методи..
Откриването на друзи не е 100% точно при диагностициране на актиномикоза: Druze съдържа само 25% от пробите, изолирани от фистули, отсъствието им не означава липса на актиномикоза, която в тези случаи е потвърдена с други диагностични методи..
Инструменталните диагностични методи, с помощта на които е възможно да се определи наличието на язви, действат като помощни, тъй като откриването на абсцеси не означава, че те са от актиномичен произход. От друга страна, инструменталните методи могат да бъдат важен инструмент в диагностиката, ако поради анатомична специфичност е трудно да се събере гной или да се извърши биопсия на тъкан. така, в случай на актиномикоза на централната нервна система, компютърната томография се извършва с контраст, докато язви се визуализират като огнища със следните характеристики:
- кръгла или неправилна форма;
- ниска плътност;
- заобиколени от сенки под формата на широки пръстени.
Диференциална диагностика
Актиномикозата на белите дробове трябва да се диференцира от:
- белодробни тумори;
- язви на гръдния кош;
- други микози (преди всичко това е аспергилоза, нокардиоза, хистоплазмоза - по-рано редки, сега по-чести заболявания);
- белодробна туберкулоза.
Коремната актиномикоза трябва да се различава от хирургичните заболявания:
- остър апендицит;
- апендикуларен абсцес;
- локален перитонит;
- перитонит.
Актиномикозата на други органи и системи (стави, кости, бъбреци, гениталии и др.) Трябва да се различава от техните неспецифични гнойни заболявания..
лечение
За лечение на актиномикоза използвайте комбинация:
- етиотропна терапия - т.е. насочена към причината за заболяването (антибактериални агенти);
- имунотерапия.
Антибактериална терапия - продължителна, 1-3 месеца. се прилагат:
- пеницилини;
- тетрациклинови лекарства.
Тези лекарства имат добър ефект върху щамовете на актиномицетите, които не са изолирани..
За целите на имунотерапията се използва актинолизат, който:
- стимулира фагоцитния процес ("изяждане" на чужди клетки от фагоцитни клетки);
- подобрява производството на антитела към широк спектър от микроорганизми; това е ценно при присъединяването към мултиинфекция.
 Нанесете хирургично лечение за отстраняване на язви.. Абсцеси и фокуса на емпиема (дифузно гнойно увреждане на тъканите без стени, като абсцес) се отварят и източват. Ако актиномикозата доведе до масивно увреждане на белодробната тъкан и неговия гнойно сливане - извършете лобектомия (отстраняване на засегнатия белодробен лоб).
Нанесете хирургично лечение за отстраняване на язви.. Абсцеси и фокуса на емпиема (дифузно гнойно увреждане на тъканите без стени, като абсцес) се отварят и източват. Ако актиномикозата доведе до масивно увреждане на белодробната тъкан и неговия гнойно сливане - извършете лобектомия (отстраняване на засегнатия белодробен лоб).
Тъй като са възможни рецидиви, конвалесцентите (излекувани хора, които вече не показват признаци на заболяване) трябва да останат под редовен медицински преглед за дълго време - от 6 до 12 месеца.
предотвратяване
Няма специфична профилактика за актиномикоза, ваксините не са разработени.. В случай на установяване на огнището не са предприети конкретни мерки.
Неспецифичната профилактика включва редица сравнително прости мерки, които защитават не само срещу патогените на актиномикоза:
- пълна устна хигиена;
- своевременни пътувания до зъболекар не само за медицински, но и за превантивни цели, за откриване на най-малките проблеми на зъбите и тяхното елиминиране;
- навременно лечение на възпалителни промени в устната лигавица и сливиците, превенция на възпаление на сливиците.
перспектива
Без етиотропна терапия прогнозата за здраве и живот е неблагоприятна.. С развитието на коремната форма на актиномикоза, 50% от нелекуваните пациенти са починали, торакално - 100%. Други видове актиномикоза са сравнително по-лесни без лечение..
Късната диагноза и късното лечение водят до развитие на тежки анатомични увреждания на тъканите и органите.. Фистулите в резултат на заболяването са трудни за лечение..
Ковтонюк Оксана Владимировна, медицински коментатор, хирург, консултант


 с увреждане на меките тъкани на главата и шията;
с увреждане на меките тъкани на главата и шията; в дебелината му се появява дебел, твърд, но безболезнен инфилтрат;
в дебелината му се появява дебел, твърд, но безболезнен инфилтрат; слабост;
слабост;