
 Алиментарната дистрофия е изчерпване на тялото поради приема на недостатъчни хранителни вещества, с други думи - болестта на недохранването. Всъщност, това е състояние, при което тялото харчи повече ресурси за работа (растеж, развитие, физическа и умствена дейност), отколкото с храната..
Алиментарната дистрофия е изчерпване на тялото поради приема на недостатъчни хранителни вещества, с други думи - болестта на недохранването. Всъщност, това е състояние, при което тялото харчи повече ресурси за работа (растеж, развитие, физическа и умствена дейност), отколкото с храната..
Терминът е предложен от терапевти, които са работили в Ленинград по време на блокадата през 1941-1942.
Причини за хранителна дистрофия
Основните причини, които могат да доведат до хранителна дистрофия са:
- продължително гладуване;
- недостатъчно хранене, което не осигурява необходимото количество калории и хранителни вещества, поради което енергийните разходи на организма не са покрити.
От своя страна причините за тези фактори могат да бъдат огромни.
Дългото гладуване може да се развие поради следните обстоятелства:
- социално неблагоприятно положение - човек не разполага с материални ресурси за закупуване на храна или е в условия, които не позволяват да се яде нормално - във военна зона или зона на природно бедствие, в принудително задържане, изгубени в дивата природа и т.н .;
- заболявания на стомашно-чревния тракт, при които се затруднява пълноценното хранене - преди всичко това са някои заболявания на хранопровода (изгаряне, вродени контракции, чуждо тяло, тумори), патологии с тежко гадене и повръщане и т.н .;
 фундаменталната неспособност на здравия човек да яде храна от животински произход (вегетарианство), която е изпълнена с хранителна дистрофия в случай, че не е възможно да се установи компенсаторно попълване на резервите от хранителни вещества (предимно протеини) поради растителни храни;
фундаменталната неспособност на здравия човек да яде храна от животински произход (вегетарианство), която е изпълнена с хранителна дистрофия в случай, че не е възможно да се установи компенсаторно попълване на резервите от хранителни вещества (предимно протеини) поради растителни храни;- съзнателен отказ на здрав човек да яде храна в полза на стандартите за красота;
- психично заболяване, при което човек може да откаже да яде без никакво обяснение - шизофрения, депресия, страх от ядене (фобия).
Обсесивният страх (фобия) от храненето на една или друга храна е отделна група причини за продължително гладуване, което може да доведе до дистрофия на храненето. Има редица хранителни фобии. Най-често срещаните са:
- amilofobiya - страх от консумация на въглехидрати;
- karnofobiya - страх от ядене на месо и карантии;
- kibofobiya - страх от ядене на всякакъв вид храна.
Фобиите на храните, водещи до хранителна дистрофия (както и фобиите като цяло) все още не са напълно разбрани, те могат да се появят внезапно в човека. Най- повечето случаи са предшествани от:
- силен едновременен стрес (смърт на любим човек);
- не твърде изразено, но постоянно напрежение (недоволство от житейската ситуация, трудна работна среда);
- труден опит в детството, когато едно дете е било принудено да вземе тази или онази храна;
- натрапчиви стереотипи на обществото - например, свързани с твърдението, че има сладкиши - 100% вреда без изключения.
В случай на консумация на храна, която не осигурява необходимия брой калории и хранителни вещества, храносмилателната дистрофия не се развива толкова бързо, колкото по време на гладно, но последствията от нея са не по-малко сериозни..
Приносните фактори
Подчертани са редица фактори, които не водят директно до дистрофия на храненето, но ако тези фактори са налице, те допринасят за неговото развитие.. На първо място това е:
 студ - по-специално, дълъг престой в естествени условия с минус околна температура;
студ - по-специално, дълъг престой в естествени условия с минус околна температура;- постоянно голямо физическо натоварване;
- емоционално напрежение. Има значение, макар и не твърде изразено, но продължително (хронично) емоционално изтощение (прегаряне). Обърнете внимание
Емоционалното пренапрежение може да бъде свързано не само с отрицателни, но и често положителни емоции, които претоварват центровете на мозъка, а това от своя страна води до провал на нервната регулация на храносмилателните процеси в организма..
- дългосрочни хронични заболявания (не само от органите на стомашно-чревния тракт, но и от други органи и системи);
- тежка хирургична намеса;
- бременност с тежки усложнения.
развитие
Патогенезата (развитието) на алиментарната дистрофия е доста сложна. Преди да се откаже, образно казано, тялото в условия на влошено или неадекватно хранене за дълго време се опитва да поддържа на подходящо ниво енергийните доставки на своите физиологични процеси. Механизмите на такова "самопомощ" - "мулти-проход", по време на тяхното изпълнение, могат да бъдат възстановени повече от веднъж.
При неадекватен прием на хранителни вещества реакцията на организма, на първо място, се състои в потреблението на резерви:
- мазнини (най-вече подкожна мастна тъкан и абдоминална мастна тъкан);
- гликоген - полизахарид, образуван от глюкозни остатъци (основните му стратегически резерви са в черния дроб и мускулите).
Първоначално, протеиновите резерви като основен резерв на сградата остават непокътнати и се използват за консумация на 30-50% от мазнините и запасите от гликоген за попълване на енергийните отпадъци.. Тъй като протеините, когато се разделят на аминокиселини, не отделят такова количество енергия, което се отделя при разграждането на мазнини и въглехидрати, с енергийната цел те се изразходват в по-големи количества от мазнините и въглехидратите.. Благодарение на пептидните (протеиновите) загуби се развива атрофията на всички структури на тялото - предимно страдащи:
- мускулна система;
- вътрешни органи;
- ендокринни жлези.
А протеинът се изразходва не само за мускулните масиви, но и за мускулните влакна, които са част от:
- стомаха;
- черва;
- сърце;
- съдова стена
и така нататък.
Рано или късно се случва енергийното ограбване на органи и тъкани, които престават да изпълняват напълно поверените им от природата функции.. Особено засегнати са структурите, за които е важно цялото количество протеин:
- двигателни мускули (еднакво горните и долните крайници, гръдния кош и коремната кухина);
- сърце;
- ендокринна система;
- вегетативна нервна система;
- централната нервна система.
Постепенно се развива функционална недостатъчност на почти всички органи и системи, а в по-късните етапи на хранителната дистрофия се получават по-сериозни промени - мултиорганна недостатъчност..
Симптоми на хранителна дистрофия
Клиничните прояви на храносмилателната дистрофия са много разнообразни, тъй като всички органи и тъкани са засегнати организми.
В случай на хранителна недостатъчност, пациентите се оплакват от такива признаци като:
- постоянно тормозещ глад;
- значително повишаване на апетита ("вълчен апетит"). С продължителен процес е възможен парадоксалният му спад (поради факта, че поради липсата на хранителни вещества регулиращата работа на мозъчния център, отговорна за чувството на глад и насищане с хранителни вещества, е нарушена);
- жажда;
 студ дори при високи температури на околната среда;
студ дори при високи температури на околната среда;- болка в мускулни масиви. На първо място, те се появяват в мускулите на долните крайници и гърба, след което се присъединяват неприятните усещания в други мускулни групи;
- почти едновременно развива слабост на слуха, зрението и миризмата;
- парене или изтръпване на езика;
- чувство на тежест в горната част на корема;
- метеоризъм (подуване на корема);
- нарушение на движенията на червата. Първо, пациентите страдат от запек, които са причинени от намален тонус на червата. Допълнителни констипации се заменят с диария;
- често уриниране. В по-късните стадии се наблюдава повишено количество отделена урина, преобладаващо нощно уриниране през деня, понякога с инконтиненция;
- намаляване на сексуалната активност, със сериозно развитие на патологията - загуба на интерес към противоположния пол. При жените се развива фригидност, при мъжете сексуалната сила намалява;
- намалена плодовитост (способност за възпроизвеждане на потомство). При жените менструацията спира, настъпва ранна менопауза, при мъжете плодовитостта намалява;
- нарастваща слабост;
- парестезия (разстройство на кожната чувствителност) под формата на изтръпване, изтръпване и \ t.
Значителни оплаквания сигнализират, че централната нервна система страда. Пациентите отбелязват симптоми като:
 влошаване на интелектуалната дейност;
влошаване на интелектуалната дейност;- намалена производителност;
- твърде бърза умора;
- дневна сънливост и безсъние през нощта;
- забравяне;
- виене на свят;
- загуба на интерес към неща, които преди това привличаха внимание и предизвикваха интерес - с други думи, бяха жизненоважен изход за хобита (събиране, музика, пътуване и т.н.);
- възможни конвулсии.
Също така при тези пациенти страда психиката.:
- нервност, раздразнителност и агресивен тип поведение са характерни за началния етап на хранителната дистрофия;
- с развитието на патология, летаргия и безразличие към случващото се;
- остра психоза с халюцинации.
Клиничният ход на патологията може да бъде:
- остра - по-често при младите хора;
- хроничен.
усложнения
Най-типичните усложнения на храносмилателната дистрофия са:
- туберкулозата е най-често срещаното усложнение;
- колапс - рязко влошаване на сърдечно-съдовата дейност;
- кома. Кома, развиваща се в резултат на алиментарна дистрофия, се характеризира с намаляване на честотата и дълбочината на дишането, както и с намаляване на честотата на пулса. Често има специфичен вид дишане - така нареченият тип биота на дишането (нормални дихателни движения се редуват с дихателни паузи с продължителност до половин минута) и Cheyne-Stokes (пациентът дишат плитко и рядко, след това дишането се ускорява и се задълбочава, след 5-7 вдишвания / дишания отново става рядко) и повърхностно, тогава идва респираторна пауза - и така нататък с повторение);
- дизентерия;
- пневмония;
- пустулозни заболявания.
Физически преглед
Данните от физическото изследване (изследване, палпиране на тъкани, слушане на отделни органи) с хранителна дистрофия се характеризират с изключително информативност. Обективните промени се развиват от почти всички органи и системи..
Основните важни промени са:
- прогресивна загуба на тегло - до 50%. Наблюдава се следният модел: дори след началото на лечението пациентът продължава да губи тегло за известно време;
- понижаване на телесната температура до 35-36 градуса по Целзий.
При изследване на пациенти с хранителна дистрофия се откриват следните признаци:
- езикът прилича на лакирана повърхност поради загладени (атрофирани) папили;
- бледа кожа (с тежка алиментарна дистрофия - земни) с жълтеникав оттенък, напукана, набръчкана, обилно пилинг. Често се наблюдава увеличаване на неговата пигментация, която сигнализира за промени в ендокринната система;
- мускулите са атрофични, неспособни да “запазят” нормалната си форма, така че изглежда, че те почти са провиснали;
- с развитието на патологията очите сякаш потъват, около очите се наблюдават тъмни кръгове (в резултат на засилена пигментация);
- в по-късните етапи, известен брой пациенти могат да развият видим едем (поради \ t.
Палпация (палпация) отбелязва следното:
- суха кожа (като пергамент), нейният тургор (еластичност) се намалява;
- в по-късните етапи мускулния тонус не се определя изобщо, често мускулите са отпуснати, понякога дори приличащи на аморфна маса. С продължаващото развитие на патологията започва мускулна атрофия, те са буквално разредени, съставляват половината от обичайния мускулен обем за човек или дори по-малко..
Аускултацията (слушане с помощта на фонендоскоп) може да разкрие инхибирането на активността на вътрешните органи - по-специално:
- сърца (тоновете са заглушени или глухи);
- белите дробове (дишането е отслабено);
- тънко и дебело черво (перисталтиката е отслабена, рядко се чуват перисталтични шумове в късните етапи).
От допълнителните признаци се наблюдават промени:
- сърдечна дейност;
- кръвно налягане.
В началния стадий се наблюдава брадикардия (пулсът е по-рядък от нормалния - по-малко от 60 удара в минута), с развитието на алиментарна дистрофия се наблюдава тахикардия. Отбелязва се следната специфична характеристика: дори и най-малкото физическо натоварване (например елементарно движение на ръка или крак) може да доведе до увеличаване на пулса..
Артериалното и венозното налягане са намалени..
Според тежестта на курса, има три степени на алиментарна дистрофия:
 светлина - изразено е влошаването на храненето, но общото състояние остава нормално, не се наблюдава мускулна атрофия;
светлина - изразено е влошаването на храненето, но общото състояние остава нормално, не се наблюдава мускулна атрофия;- умерено тежка - общото състояние се влошава рязко, се появяват описаните по-горе симптоми на всички органи и системи;
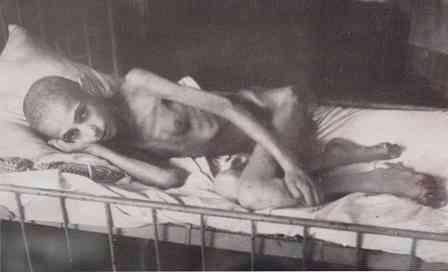
- тежък - пациентът в буквалния смисъл на думата може да бъде описан като "кожа и кости", тъй като подкожната мастна тъкан почти напълно изчезва, наблюдава се изключителна степен на мускулна атрофия. Налице е пълна загуба на способност за работа и способност да се предприемат действия (включително способността да се служи сам).
Според клиничните особености, такива форми на хранителна дистрофия се отличават с:
- без потоци - също се нарича суха или кахектична.
- едематозен - по-доброкачествен поток от този на течаща форма.
Често отокът се развива и нараства рано и се комбинира с полиурия (увеличено количество отделена урина). При продължителна кахексия, отокът е устойчив и слабо повлиян от лекарства, докато течността може да се натрупва в кухините (плеврален и абдоминален), тази форма на хранителна дистрофия се нарича асцитна.
Инструментални и лабораторни диагностични методи
Анамнезата, оплакванията и резултатите от физическото изследване са достатъчни за диагностициране на храносмилателната дистрофия. Данните от инструменталните и лабораторни изследователски методи допълват общата диагностична картина..
Инструменталните методи на изследване разкриват анатомично и физиологично инхибиране от всички органи и системи.. Практически всеки метод, широко използван в диагностиката, ще бъде информативен - а именно:
- флуороскопия на гръдния кош - когато се установи влошаване на екскурзията (дихателните движения) на белите дробове;
- фиброгастродуоденоскопия и колоноскопия - и двата метода позволяват да се идентифицира гладкостта на лигавицата на стомаха и червата, отслабване на подвижността;
- Ултразвук на вътрешните органи - по време на него определят дистрофичните промени на сърцето, черния дроб, панкреаса, по-рядко - бъбреците;
- ЕКГ - демонстрира отслабването на електрическите потенциали на сърцето, фиксира различни видове аритмии
и така нататък.
Показателни са данните от лабораторни изследователски методи.. По-специално, при диагностицирането на храносмилателната дистрофия, такива методи се използват като:
- пълна кръвна картина - разкрива анемия (намаляване на броя на червените кръвни клетки и хемоглобина), левкопения (намаляване на броя на белите кръвни клетки), тромбоцитопения (намаляване на броя на тромбоцитите);
- биохимичен кръвен тест - определя се рязко намаляване на количеството на серумните протеини, както и на липидните фракции и холестерола;
- кръвен тест за захар - ниско ниво на кръвната захар;
- анализ на стомашния сок - показва намаляване на стомашната секреция.
Лечение на хранителната дистрофия
С лека степен, като медицинско лечение, достатъчно засилено хранене в извънболничната обстановка.
При умерена и тежка тежест пациентът трябва да бъде хоспитализиран в терапевтична болница с добре отопляеми отделения..
Принципи на храненето при хранителна дистрофия:
 диетата трябва да е богата на всички видове храни, но с преобладаване на протеинови храни - супи, зърнени храни, месо (в големи количества, в земна форма), риба, млечни продукти, зеленчуци, плодове, плодове, шоколад (в ограничени количества);
диетата трябва да е богата на всички видове храни, но с преобладаване на протеинови храни - супи, зърнени храни, месо (в големи количества, в земна форма), риба, млечни продукти, зеленчуци, плодове, плодове, шоколад (в ограничени количества);- прием на храна - поне 6 пъти на ден;
- с диария, се придържат към принципа на механична стомашно-чревна тракция - храната в диетата не трябва да бъде груба и не твърда;
- дневният калориен прием трябва да бъде от 3500 до 4000 ккал;
- да се ограничи употребата на сол (до 5-10 грама на ден) и въглехидрати (хляб, хлебчета, торти, сладкиши, конфитюри, консерви), вместо това да се извърши интравенозна инфузия на глюкозен разтвор;
- ако има оток, след това ограничете приема на течности - до 1200-1600 мл на ден.
Други назначения:
- строго легло с подгряване на тялото с нагреватели;
- хидрохлорна киселина се предписва за подобряване на стомашното храносмилане и се предписват чревни ензими. Със същата цел, практикувайте използването на трапезно вино 30-50 мл 1-3 пъти на ден точно преди хранене;
- Важно е назначаването на витамин С и витамини от група В - орално (през устата) и инжектиране;
- в случай на дистрофия с умерена и тежка тежест, се извършват кръвопреливания и неговите компоненти - в първия случай се прелива цяла кръв, във втория те водят плазма, както и инфузионни препарати, заместващи кръвта;.
В случай на тежка хранителна дистрофия, използвайте:
- храна през назогастрална (назогастрална) тръба;
- сулфаниламид или антибиотици.
Ако има кома, то като спешна помощ те извършват такива дейности като:
- общо затопляне (пациентът е облицован с топли нагреватели);
- въвеждане на разтвор на глюкоза в малки дози (40 ml) на всеки 3 часа интравенозно капене (повтаря се, докато пациентът напусне комата);
- въвеждане на разтвор на калциев хлорид интравенозен болус (особено при конвулсии);
- отвътре през назогастрална тръба - горещо вино (за предпочитане червено), горещ сладък чай или кафе;
- с плитко дишане - лекарства, стимулиращи дихателния център, хормонални агенти (адреналин).
предотвратяване
Единствената мярка за предотвратяване на храносмилателната дистрофия е доброто хранене с употребата на продукти, които гарантират нормален прием на достатъчно количество протеини (предимно), мазнини и въглехидрати.
Ако човек е тънък и има предпоставки за поява на хранителна дистрофия, в допълнение към установяването на храненето се препоръчва:
- улеснен режим на труда;
- увеличаване на периода на почивка и сън;
- наблюдение от районния терапевт.
Ако човек е попаднал в лоши хранителни условия, които не са зависими от него (война, природно бедствие) и е изпълнен с лошо хранене, всички сили трябва да бъдат насочени към консумация на нормални количества протеин - за тази цел те инжектират дажби в диетата:
- казеин;
- соеви продукти;
- желатин;
- мая.
перспектива
Прогнозата за алиментарна дистрофия е сложна. Патологията може да приключи:
- възстановяване;
- преход към рецидивираща (повтаряща се) или продължителна форма;
- чрез смърт.
Прогнозата зависи от:
- степен на изтощение;
- възможности за подобряване на мощността.
Прогнозата е неблагоприятна при тежко заболяване. - човек бавно изчезва, този процес се ускорява, когато се свърже инфекциозно увреждане. Могат да настъпят критични промени в организма, водещи до смърт:
- бавно;
- ускорено (когато се присъедини друга патология);
- внезапно (има мигновен сърдечен арест без никакви признаци, които да го предвещават).
Ако усложненията се присъединят, болестта приема продължителна форма, която е трудна за лечение, прогнозата се влошава. Ако терапията е успешна, трябва да се има предвид, че очевидното възстановяване може да не съответства на биологичното.
Прогнозата е по-благоприятна за:
- мъже;
- млади хора;
- пациенти с астеничен тип тяло.
Ковтонюк Оксана Владимировна, медицински коментатор, хирург, консултант


 фундаменталната неспособност на здравия човек да яде храна от животински произход (вегетарианство), която е изпълнена с хранителна дистрофия в случай, че не е възможно да се установи компенсаторно попълване на резервите от хранителни вещества (предимно протеини) поради растителни храни;
фундаменталната неспособност на здравия човек да яде храна от животински произход (вегетарианство), която е изпълнена с хранителна дистрофия в случай, че не е възможно да се установи компенсаторно попълване на резервите от хранителни вещества (предимно протеини) поради растителни храни; студ - по-специално, дълъг престой в естествени условия с минус околна температура;
студ - по-специално, дълъг престой в естествени условия с минус околна температура; студ дори при високи температури на околната среда;
студ дори при високи температури на околната среда; влошаване на интелектуалната дейност;
влошаване на интелектуалната дейност; светлина - изразено е влошаването на храненето, но общото състояние остава нормално, не се наблюдава мускулна атрофия;
светлина - изразено е влошаването на храненето, но общото състояние остава нормално, не се наблюдава мускулна атрофия; диетата трябва да е богата на всички видове храни, но с преобладаване на протеинови храни - супи, зърнени храни, месо (в големи количества, в земна форма), риба, млечни продукти, зеленчуци, плодове, плодове, шоколад (в ограничени количества);
диетата трябва да е богата на всички видове храни, но с преобладаване на протеинови храни - супи, зърнени храни, месо (в големи количества, в земна форма), риба, млечни продукти, зеленчуци, плодове, плодове, шоколад (в ограничени количества);