
 Дълбоката пиодерма е група от гнойни инфекциозни патологии, които засягат дълбоките слоеве на кожата. Най-често те се причиняват от стафилококи и стрептококи..
Дълбоката пиодерма е група от гнойни инфекциозни патологии, които засягат дълбоките слоеве на кожата. Най-често те се причиняват от стафилококи и стрептококи..
Клиничната картина задължително се проявява чрез подуване на кожата, болка, зачервяване и образуване на гной. Но могат да се развият и други симптоми в зависимост от интензивността на възпалението и вида на патогена..
Диагнозата на дълбоката пиодерма се основава на изследване на кожата и се потвърждава с помощта на допълнителни изследователски методи (най-важното е идентифицирането на патогена)..
Хирургично лечение (създаване на условия за изтичане на гной) и консервативно (използване на антибиотици, превръзки).
Общи данни
С дълбока пиодерма се засягат дермата, подкожната мастна тъкан и кожните придатъци - космените фоликули, потните и мастните жлези, които се намират в дълбоките слоеве на кожата..
Обърнете вниманиеДълбоката пиодермия е една от най-често срещаните кожни заболявания - тя представлява 30 до 40% от всички дерматологични заболявания. Също толкова често се развива при възрастни и деца, мъже и жени..
Практически всеки човек поне няколко пъти в живота си имаше различни видове дълбока пиодерма.. Причините за такава висока честота са:
- разпространението на патогени (стафилококи и стрептококи);
- тяхната висока вирулентност (способност за предизвикване на инфекциозно заболяване);
- много голямо разнообразие от щамове.
Като правило, тази патология на живота не застрашава, а понякога се елиминира самостоятелно поради добрата работа на имунната система. Но има случаи, когато гнойната пиодерма причинява:
- развитие на интоксикация;
- образуване на метастатични гнойни огнища;
- появата на сепсис - генерализирано разпространение на инфекциозния агент с кръвта или лимфата в цялото тяло с образуването на вторични гнойни огнища;
- смърт поради тежки усложнения.
причини
Непосредствената причина за развитието на дълбока пиодерма е пиогенната микрофлора. Но е установено, че непатогенните патогени могат да доведат до развитието на тази патология.
Инфекциозните агенти, засети с дълбока пиодерма, са:
- патогенни - характеризиращи се с определена агресия към човешки тъкани и способни да причиняват нарушения в тях при всякакви условия;
- условно патогенни - тези, които нормално не причиняват вреда, но при наличие на неблагоприятни за организма фактори развиват агресивна активност.
Като цяло, дълбоката пиодерма се причинява от:
- стафилококи (включително Staphylococcus aureus);
- стрептококи;
- Pseudomonas aeruginosa.
Установено е, че в повече от 95% от случаите на описаното заболяване, то е провокирано от кокова флора. Причините за това са следните:
- тя е широко разпространена в околната среда;
- такава микрофлора живее на повърхността на кожата на абсолютно здрав човек.
Дълбоката пиодермия се появява по-често и се развива по-бързо, ако има редица благоприятни фактори.. Те включват:
- травма;
- намален имунитет;
- хронични огнища на инфекция в организма;
- някои ендокринни патологии;
- изчерпване на тялото;
- хиповитаминоза;
- пренебрегване на личната хигиена;
- прекомерно производство на себум;
- преохлаждане.
От наранявания, развитието на гнойна пиодерма най-често се причинява от изгаряния..
Намален имунитет, допринасящ за появата на дълбока пиодерма, се наблюдава при имунодефицити:
- раждане;
- закупен.
Ако има хронични огнища на инфекцията в организма, това означава, че те са "доставчик" на патогенна микрофлора, която, разпространявайки се с кръв или лимфа към кожата, провокира развитието на различни форми на дълбока пиодерма..
От ендокринните патологии, захарният диабет става основата за развитието на описаната патология - нарушение на въглехидратния метаболизъм поради липса на хормонален инсулин..
Изчерпването на пациента, допринасящо за развитието на дълбока пиодерма, може да се наблюдава в следните случаи:
- състояние след операция - особено дълги кухини;
- заболявания на стомашно-чревния тракт;
- тежки наранявания;
- тежки инфекциозни заболявания - туберкулоза;
- недохранване;
- продължителни диети;
- анорексия е невропсихиатрично разстройство, което се проявява като натрапчиво желание за загуба на тегло и страх от затлъстяване.
Хиповитаминозата може да доведе до развитие на пиодермия, ако те се наблюдават дълго време..
Дори еднократното пренебрегване на личната хигиена може да доведе до развитие на дълбока пиодерма..
Обърнете вниманиеПрекомерното производство на себум допринася за формирането на идеална среда за развитие на патогенна микрофлора и следователно води до появата на описаната патология.
Преохлаждането на кожата води до дисбаланс на местните метаболитни процеси, които могат да допринесат за придържането на патогенната микрофлора и развитието на дълбока пиодерма..
Развитие на патологията
В зависимост от вида на патогена, най-често различните форми на дълбока пиодерма са най-често:
- stafilodermii;
- streptoderma;
- стрептостафилодерма - смесени форми.
Микрофлората причинява проникването му дълбоко в тъканите (по-специално директно в кожата), тъй като те имат по-подходящи условия за размножаване и жизнена активност.. Проникването става чрез:
- пукнатини и микротрещини;
- увреждане на епидермиса (повърхностен слой на кожата);
- по протежение на космите;
- върху каналите на кожните жлези - мастни и потни.
Веднъж попаднали в тъканите, микроорганизмите започват да се размножават много бързо. В процеса на препитанието им се открояват:
- ензими, необходими за действителната активност на микробите;
- токсини.
А тези и други могат да причинят разрушаването (унищожаването) на кожните клетки. На фона на такива процеси в дермата се формира първичен фокус, но на този етап няма признаци на дълбока пиодерма..
Микробните патогени и всички вещества, които секретират, имат силни имуногенни свойства. Поради това, буквално веднага след формирането на основния фокус, незабавно се активира имунната система.. По ред на приоритетите се наблюдават следните реакции:
- тъканните макрофаги влизат в клетки, които са способни да абсорбират чужди елементи;
- чрез хемотаксис, неутрофили, една от разновидностите левкоцити, пристигат в бъдещия център на дълбока пиодерма;
- последните са лимфоцити - също вид бели кръвни клетки..
Всички клетъчни елементи отделят биологично активни вещества, които водят до традиционната тъканна реакция:
- локален оток;
- хиперемия (зачервяване);
- повишаване на местната температура;
- болезнени усещания.
По това време се развива първият етап на дълбока пиодермия - образуването на възпалителен гнездо и по-нататъшното му увеличаване..
Ако човек има нормален имунитет, той ограничава възпалителния процес, който не се простира до околните тъкани. Наблюдава се следното:
- неутрофили атакуват патогенни микроорганизми, както и техните собствени увредени тъкани (във втория случай патологичният процес се нарича вторична промяна - увреждане);
- образува се гной. Състои се от фрагменти от патогени, унищожени собствени клетки и мъртви неутрофили..
Симптоми на дълбока пиодерма
Има няколко форми на дълбока пиодерма, чиито симптоми се различават. Това е:
- дълбоко гноен фоликулит;
- ecthyma vulgaris;
- пептична язва.
Дълбоко гноен фоликулит - инфекциозни гнойни лезии на дълбоките участъци на космения фоликул. Това е една от най-лесните форми на дълбока пиодерма. Неговата разлика от обичайния фоликулит - деструктивно увреждане на космените фоликули.. Симптомите са следните:
- болка в областта на възпалението;
- подуване на тъканите;
- зачервяване на кожата над лезията;
- по време на прогресия - подуване на гнойния фокус върху кожата, която е прозрачна през кожата.
Вулгарна ектхима - Това е тип дълбока пиодерма, причинена от стрептококова микрофлора. В същото време най-често се удря кожата на пищяла. Най-често се развива при изтощени пациенти, но понякога се появява при здрави, поради голямото натрупване на стрептококова микрофлора върху кожата и наличието на леки наранявания в нея, които при нормални условия не се считат за рани, тъй като се образуват на микроскопично ниво. Клиничната картина с ектима е както следва:
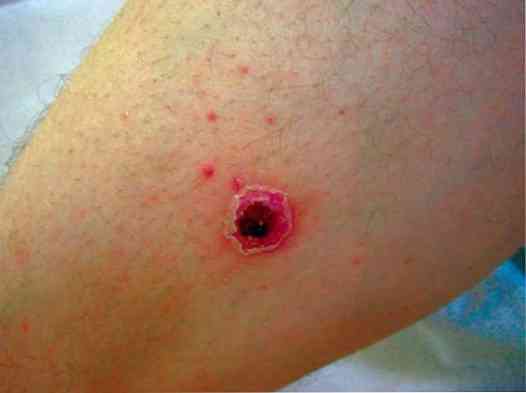 първо, на кожата се образуват пустули - малки кухини с мътно съдържание на серозна природа (понякога - хеморагични);
първо, на кожата се образуват пустули - малки кухини с мътно съдържание на серозна природа (понякога - хеморагични);- пустулата изчезва, а на нейно място се появява типичен център на дълбока пиодермия - болезнена язва, заобиколена от изразена възпалителна ръба, със слой гной в дъното;
- 2-3 седмици след образуването на язва, тя започва постепенно да се разкъсва, настъпва забележим белег..
Язваща пиодермия - Това е вид дълбока пиодерма, която се проявява чрез ерозия и причинена от смесена микрофлора. "Лидерите" са Staphylococcus aureus и Streptococcus група А. Улцерозната вегетативна пиодерма от този тип се развива предимно при пациенти с изтощение:
- изтощени лица;
- страдащи от алкохолизъм;
- възрастните хора.
Ерозията има следните характеристики:
- локализация - развиват се на долните крайници;
- с форма - неправилна форма;
- върху контури - с разкъсани ръбове, които са заобиколени от ръб на възпаление;
- от вида на дъното - покрит с кора или гной;
- чрез миризма - ако се появят изхвърляния, тогава ерозията отблъсква неприятна миризма.
Такава ерозия не лекува дълго време и е предразположена към повторна поява или поява в други области на кожата..
Също така дълбоките пиодерии включват:
- свежда;
- антракс;
- гнойни хидраденити.
 цирей - гнойно-некротично увреждане на космения фоликул с включване на околните тъкани в патологичния процес. Той може едновременно да усложни фоликулита и да се образува самостоятелно. В същото време, в областта на кожата, обграждаща косата, първо, белег с червен цвят в диаметър от няколко милиметра до 1-2 cm форми, болезнено, плътно, горещо на допир. Инфилтрацията се заменя с гнойно образуване, докато в центъра на гноя се образува некротична пръчка. Той се отхвърля за 3-5 дни, на негово място се появяват язви, които бързо се издуват.
цирей - гнойно-некротично увреждане на космения фоликул с включване на околните тъкани в патологичния процес. Той може едновременно да усложни фоликулита и да се образува самостоятелно. В същото време, в областта на кожата, обграждаща косата, първо, белег с червен цвят в диаметър от няколко милиметра до 1-2 cm форми, болезнено, плътно, горещо на допир. Инфилтрацията се заменя с гнойно образуване, докато в центъра на гноя се образува некротична пръчка. Той се отхвърля за 3-5 дни, на негово място се появяват язви, които бързо се издуват.
гранат - гнойно-некротично увреждане на няколко торбички с привличане на околните тъкани в патологичния процес. Когато засяга по-дълбоките слоеве на дермата и подкожната мастна тъкан. Първо, дълбока, гореща и болезнена инфилтрация се появява в дълбините на кожата, кожата над нея е синкаво-пурпурна. По-нататък се образуват пустули, които се спукват с изхвърлени гнойни и некротични пръчки. Появява се язва, която изчиства и лекува - образува се белег. Характерно нарушение на общото състояние на тялото - хипертермия (повишена телесна температура) до 38.0-39.0 градуса по Целзий, слабост.
Гнойни хидраденити - гнойно възпаление на потните жлези. Язви се развиват в подмишниците, ареолата и аногениталните области. Първо, има болезнен цианотен възел, който е подложен на нагряване. След няколко дни тя се отваря спонтанно, произвеждайки обилно количество гной. Пречистване от гной и изцеление се извършва, докато белезите са изключително редки. Общи симптоми леки.
диагностика
Лесно е да се диагностицират различни форми на дълбока пиодерма - това се прави въз основа на оплакванията на пациента, историята на заболяването и данните от изследването. Но също така е важно да се изяснят подробностите - по-специално да се определи вида на патогена, който провокира развитието на гноен процес..
Физическият преглед показва:
- при гледане - подуване на тъканите, зачервяване на кожата над гнойния фокус;
- палпация (палпация) - болка, подуване, повишена локална температура.
От инструментални изследвания се използват методи за диагностика на дълбока пиодерма:
- пункция - пункция на гноен фокус с изсмукване на гнойно съдържание, което след това се изследва под микроскоп;
- биопсия - събиране на фрагменти от повърхността на раната, последвано от изследване под микроскоп. Необходимо е да се оцени състоянието на тъканите при подозрителни случаи - например, когато не са типични, стените на язвата са прекалено плътни, заздравяват се след прочистване от гной и т.н.
- ревизия с хирургическа сонда - ако при образуването на гной се образува дълбок кратер, неговите характеристики се изследват с хирургическа сонда. Също така, като използвате сондата, можете да почувствате дъното на язвата.
Ако има съмнение за образуване на метастатични гнойни огнища, тогава може да се използва:
- ултразвук на меките тъкани;
- Рентгеново изследване на гръдния кош;
- Рентгеново изследване на коремните органи;
- компютърната томография (КТ) е най-информативна за анализа на твърдите тъкани, така че се използва при съмнения за костни увреждания (по-специално остеомиелит - гнойно топене на костната тъкан с образуване на фистула);
- магнитен резонанс (MRI) - най-информативен при изследване на меките тъкани.
Използваните методи на лабораторни изследвания са:
 пълна кръвна картина - показва увеличение на ESR и броя на белите кръвни клетки (левкоцитоза) с изместване вляво на левкоцитната формула, което показва възпалителен процес;
пълна кръвна картина - показва увеличение на ESR и броя на белите кръвни клетки (левкоцитоза) с изместване вляво на левкоцитната формула, което показва възпалителен процес;- кръвна култура за стерилност - се извършва с прогресиране на всяка форма на дълбока пиодерма, когато се подозира сепсис. Обикновено човешката кръв е стерилна;
- бактериоскопско изследване - пунктатът се изследва под микроскоп, патогенът се идентифицира в него. Също така разкриват голям брой левкоцити, понякога - червени кръвни клетки;
- бактериологични изследвания - сеят пунктат върху хранителни среди, очакват колониите да растат в продължение на няколко дни, техните характеристики определят вида на патогена. Стафилококите или стрептококите са най-често открити, често смесени микрофлори. Също така, този диагностичен метод се използва за определяне на чувствителността на инфекциозен агент към антибиотици, което е важно за следващите медицински предписания;
- хистологично изследване - под микроскоп изследва хистологичната (тъканна) структура на биопсията. На първо място, това е важно за потвърждаване или отричане на диагнозата на злокачествена патология - редица такива тумори могат да се проявят като язва, която също може да се засили, когато се прикрепи вторична инфекция..
Диференциална диагностика
Провежда се диференциална (отличителна) диагностика между формите на дълбока пиодерма. Вие също трябва да се разграничат гноен фоликулит и серозен.
Важно еВ някои случаи е необходимо да се направи диагноза между язви, които се образуват в описаната патология, и злокачествени новообразувания под формата на язви..
усложнения
Дълбоката пиодермия може да бъде сложна:
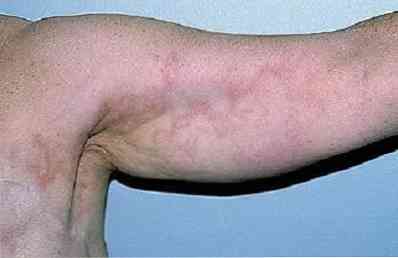 лимфаденит - възпалителни (гнойни в трудни случаи) лимфни възли;
лимфаденит - възпалителни (гнойни в трудни случаи) лимфни възли;- лимфангит - възпаление на лимфните съдове;
- Менингитът е възпалителен процес в менингите. Особено често тя се развива, когато огнищата на пиодерма гноен се намират в назолабиалния триъгълник - има анастомози (съобщения) на кръвоносните съдове, по които инфекцията се въвежда в структурите на черепа;
- абсцес - ограничен абсцес на меките тъкани;
- флегмона - разлята гнойна лезия на меките тъкани;
- сепсис - сериозно състояние, дължащо се на разпространението на инфекцията в тялото. Може да бъде придружено от образуването на вторични язви в органите и тъканите;
- токсичен шок - тежко нарушение на микроциркулацията поради масовия поток от токсини на микроорганизми в кръвта.
Лечение на дълбока пиодерма
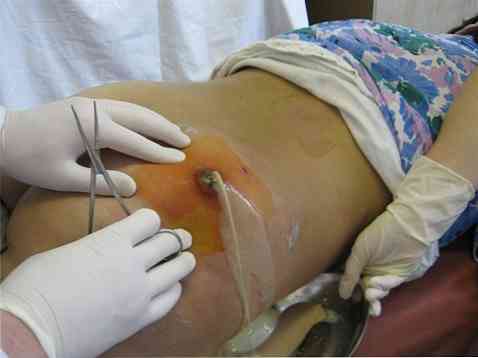
В операцията има правило: "Ако има гной, той трябва да бъде отстранен." Ето защо, ако има признаци на натрупване на дори малко количество гной, това е индикация за евакуацията му чрез операция. По-рано опит за пункция на язви и изсмукване на гной са неефективни - гнойната кухина трябва да бъде широко разкрита за адекватно изтичане на патологично съдържание..
Строго забранено:
- открити области на гной самостоятелно - такава манипулация трябва да се извърши от хирург в поликлиника или хирургична болница;
- топло огнища на нагряване - това може да бъде изпълнено с по-широко разпространение на патологичния процес.
Хирургичната намеса може да бъде с различен обем в зависимост от размера на гнойния фокус, но често се извършват следните манипулации:
- аутопсия гнойни фокус. В същото време трябва винаги да имате предвид наличието на възможни "джобове", гнойни течове, следователно, аутопсия трябва да бъде широка, ако е необходимо;
- саниране (почистване) на гнойния фокус чрез промиване с антисептични разтвори;
- дрениране с каучукови дипломи (тесни дълги ивици), и при отваряне на големи гнойни огнища - тънки PVC тръби. Краят на завършващите или тръбите се въвежда в кухината на абсцеса, а другият се изважда за отстраняване на остатъчното гнойно съдържание и промивната вода;
- превръзка с хипертоничен разтвор.
Не се извършва закриване на следоперативна рана..
В същото време привличат консервативна терапия. Тя се основава на следните задачи:
 антибактериални лекарства. Първо се прилагат широкоспектърни антибиотици, тогава, когато резултатите от бактериологичното засяване са готови, се предписват антибактериални лекарства, като се отчита чувствителността на патогена към тях;
антибактериални лекарства. Първо се прилагат широкоспектърни антибиотици, тогава, когато резултатите от бактериологичното засяване са готови, се предписват антибактериални лекарства, като се отчита чувствителността на патогена към тях;- анестетици;
- превръзки. Преди пълното пречистване на постоперативната рана се използват антисептични препарати от местна цел, а след това - регенериращи средства, които ускоряват свръхрастенето на кухината на бившия абсцес с гранулираща тъкан:
- стафилококов токсоид, антистафилокозна хиперимунна плазма - в трудни случаи.
предотвратяване
Правилата за профилактика на дълбока пиодерма са много прости:
- лична хигиена;
- правилно и навременно лечение на кожни лезии;
- предотвратяване развитието на каквато и да е инфекция в организма, и ако вече е разработено - навременното откриване на огнища и тяхното елиминиране. Това е особено вярно за кариес (увреждане на твърдите тъкани на зъба), хронични инфекции на горните дихателни пътища и т.н..
перспектива
Прогнозата за дълбока пиодерма като цяло е благоприятна - тя е добре научена за лечение в съвременната хирургия..
Прогнозата се влошава при отслабени пациенти с намалено ниво на имунитет, тъй като в относително кратък период от време могат да се развият тежки усложнения, които могат да бъдат фатални..
Ковтонюк Оксана Владимировна, медицински коментатор, хирург, консултант


 първо, на кожата се образуват пустули - малки кухини с мътно съдържание на серозна природа (понякога - хеморагични);
първо, на кожата се образуват пустули - малки кухини с мътно съдържание на серозна природа (понякога - хеморагични); пълна кръвна картина - показва увеличение на ESR и броя на белите кръвни клетки (левкоцитоза) с изместване вляво на левкоцитната формула, което показва възпалителен процес;
пълна кръвна картина - показва увеличение на ESR и броя на белите кръвни клетки (левкоцитоза) с изместване вляво на левкоцитната формула, което показва възпалителен процес; лимфаденит - възпалителни (гнойни в трудни случаи) лимфни възли;
лимфаденит - възпалителни (гнойни в трудни случаи) лимфни възли; антибактериални лекарства. Първо се прилагат широкоспектърни антибиотици, тогава, когато резултатите от бактериологичното засяване са готови, се предписват антибактериални лекарства, като се отчита чувствителността на патогена към тях;
антибактериални лекарства. Първо се прилагат широкоспектърни антибиотици, тогава, когато резултатите от бактериологичното засяване са готови, се предписват антибактериални лекарства, като се отчита чувствителността на патогена към тях;