
 Лекарственият хепатит се нарича реактивно възпаление на чернодробния паренхим, което възниква при приемане на лекарства, които имат хепатотоксични свойства (способност да отровят чернодробните клетки)..
Лекарственият хепатит се нарича реактивно възпаление на чернодробния паренхим, което възниква при приемане на лекарства, които имат хепатотоксични свойства (способност да отровят чернодробните клетки)..
Това е доста опасно състояние, което в някои случаи се сблъсква с клиницистите с проблема на избора, тъй като някои лекарства са от една страна незаменими при лечението на някои заболявания, а от друга - имат странични хепатотоксични свойства..
Обърнете вниманиеПатологията се нарича също лекарствен хепатит..
Общи данни
Лекарственият хепатит се причинява или от определени лекарства, или от метаболитни продукти..
Тази патология при лечението на различни категории заболявания възниква в 1-28% от клиничните случаи.. Най- 12-25% от случаите, лекарственият хепатит, от своя страна, провокира появата на:
- цироза на черния дроб с различна тежест;
- чернодробна недостатъчност.
Жените страдат от хепатит, предизвикан от наркотици, 2-3 пъти по-често от мъжете. Честотата на медикаментозния хепатит при деца и възрастни при лечението на някои заболявания надвишава честотата на възрастовата група при възрастни (в първия случай, поради деликатността на хепатоцитите, във втория, поради частичното влошаване на възрастта на черния дроб)..
Съотношението на здрави и лечебни хора с хепатит е почти еднакво в целия свят..
Причини и развитие на заболяването
 Самият черния дроб е тяло, което "специализира" в неутрализирането / неутрализирането и елиминирането (елиминирането) на синтетични и биологични токсични вещества, които влизат в тялото от цялото тяло. Рециклирането и оползотворяването на токсините се дължи на действието на ензимната неутрализираща система на чернодробните клетки. Този процес е доста сложен и се осъществява на няколко етапа: токсичните вещества са частично "преработени" и само след това се показват като метаболити - междинни продукти на биотрансформация. но съединения, които се образуват в процеса на "рециклиране" на телесните отпадъци в черния дроб, могат да имат още по-мощни биологични токсични свойства, отколкото техните предшественици - особено токсични за хепатоцитите (чернодробни клетки). Навременното отстраняване от организма спестява клетки и тъкани от токсичните ефекти на метаболитите.
Самият черния дроб е тяло, което "специализира" в неутрализирането / неутрализирането и елиминирането (елиминирането) на синтетични и биологични токсични вещества, които влизат в тялото от цялото тяло. Рециклирането и оползотворяването на токсините се дължи на действието на ензимната неутрализираща система на чернодробните клетки. Този процес е доста сложен и се осъществява на няколко етапа: токсичните вещества са частично "преработени" и само след това се показват като метаболити - междинни продукти на биотрансформация. но съединения, които се образуват в процеса на "рециклиране" на телесните отпадъци в черния дроб, могат да имат още по-мощни биологични токсични свойства, отколкото техните предшественици - особено токсични за хепатоцитите (чернодробни клетки). Навременното отстраняване от организма спестява клетки и тъкани от токсичните ефекти на метаболитите.
В опростена система, неизправност възниква, ако неутрализиращите ензимни системи са изчерпани.. Причините за това са следните:
- продължителна употреба на хепатотоксични лекарства;
- тяхното редовно многократно използване (ако лечението на заболяване е предписано в курсове с повторение);
- приемане на високи дози от лекарства, ако това се изисква от клинична ситуация извън персонала;
- неконтролирана употреба на такива лекарства (без скрининг за кръв и урина);
- предишно чернодробно заболяване.
На фона на употребата на хепатоксични лекарства, индуцираният с лекарства хепатит може да се развие от няколко дни до няколко години. Описани са случаи на развитие на мълниевидната форма на медикаментозен хепатит - тя се развива през първите няколко часа след приемането на един или повече лекарства, които са токсични за черния дроб..
Болестите и състоянията, които допринасят за по-бързото появяване на лекарствения хепатит и неговия курс в по-тежка клинична форма, също са подчертани.. Най-често срещаните фактори са:
- хроничен хепатит;
- вирусен хепатит;
- автоимунен хепатит;
- асцит (свободна течност в коремната кухина) от всякакъв произход;
 пристрастяване (особено наблюдавано за дълъг период от време) - пушене, алкохол и наркотици;
пристрастяване (особено наблюдавано за дълъг период от време) - пушене, алкохол и наркотици;- работа с токсични разтворители, особено с тези, които имат повишени летливи свойства;
- престой (дори краткотраен) в атмосферата на отровни газове;
- хранителни дефицити (особено липсата на протеин в храната);
- постоянни (постоянни) стресови ситуации;
- остра и хронична бъбречна недостатъчност;
- остра и хронична сърдечно-съдова недостатъчност;
- заболявания на кръвта и кръвотворната система.
Също така, рискът от възникване и повишаване на индуцирания от лекарството хепатит се повишава при такива състояния като:
- рехабилитационен период след дълги комплексни коремни операции;
- период на възстановяване след сериозни заболявания (включително остра);
- поражението на тялото с злокачествен тумор, особено усложнено от метастази в черния дроб;
- проведена преди това химиотерапия и лъчева терапия;
- продължителни хронични заболявания;
- комбинирани хронични заболявания (например, едновременна исхемична болест на сърцето и дуоденална язва);
- автоимунни заболявания (системен лупус еритематозус).
В някои случаи неутрализиращите ензимни системи работят в нормален режим, а отравянето на организма от метаболитите се дължи на факта, че тяхното освобождаване е нарушено (забавено)..
Най-честите лекарства, които причиняват лекарствен хепатит
За лекарства, които могат да провокират най-изразения хепатотоксичен ефект, са следните групи лекарства:
 противотуберкулозно лекарствоs (изониазид, рифампицин);
противотуберкулозно лекарствоs (изониазид, рифампицин);- антибактериални лекарства. Сред тях почти всички групи съдържат силно токсични лекарства по отношение на черния дроб: тетрациклини (диксициклин, хлортетрациклин, тетрациклин), пеницилини (бензилпеницилин натриева сол, амоксицилин), макролиди (еритромицин);
- сулфатни лекарства (сулфаметоксазол, особено в комбинация с триметоприм, сулфадиметоксин);
- хормонални лекарства - преди всичко стероидните хормони (преднизон) и оралните контрацептиви (съдържащи естроген и прогестин);
- нестероидни противовъзпалителни средства (диклофенак, напроксен, ибупрофен);
- притежаващи наркотици антиконвулсивно и антиепилептично действие (фенитоин, карбамазепин, карбалекс, клоназепам);
- антимикотици, или противогъбични лекарства (амфотерицин В, гризеофулвин, флуороцитозин);
- диуретици, или диуретици (хидрохлоротиазид, хипотиазид, фуроземид);
- цитостатици, или лекарства, които инхибират неконтролирания растеж и развитие на клетките (метотрексат);
- антиаритмични препарати (Новокаинамид, Дизопирамид);
- лекарства за лечение на диабет (глибенкламид, метформин);
- средства за лечение на пептична язва стомаха и дванадесетопръстника (омепразол, рабепразол).
В момента са разпределени повече от хиляда имена на лекарства, които могат да провокират появата на лекарствен хепатит. С комбинираното използване на дори 2-3 такива лекарства, техният токсичен ефект се засилва с възможността за трансформация в медикаментозен хепатит. Едновременното назначаване на 6 такива лекарства увеличава вероятността от увреждане на чернодробните клетки до 80%.
Симптоми на лекарствен хепатит
Лекарственият хепатит може да се прояви в две форми:
- остър - тази форма се развива внезапно, на фона на клиничното благополучие, признаците на токсично увреждане на черния дроб се увеличават за кратко време и също могат бързо да доведат до развитие на усложнения;
- хроничен - първо, метаболитите (производните) на лекарствата се натрупват в организма (особено тези с дълъг полуживот), след което разрушителните действия върху чернодробните клетки започват да действат.
От своя страна, сред остър лекарствен хепатит са подчертани:
- холестатична - поради разрушителния процес в малките жлъчни пътища на черния дроб стагнация на жлъчката се развива с всички последствия;
- цитолитичен - преминават със смъртта и разпадането на хепатоцитите, както и с мастната форма на хепатоза (невъзпалително заболяване, характеризиращо се с подмяна на нормалния чернодробен паренхим с мастна тъкан);
- хибрид - жлъчните пътища и чернодробните клетки страдат еднакво.
В някои случаи, без познаване на анамнезата (историята) на заболяването, е трудно да се подозират медикаментозен хепатит, тъй като преминава с типичните симптоми на друг хепатит..
Клиничната картина на лекарството е доста ярка - симптомите са различни по своята проява.. Най-показателните прояви на лекарствения хепатит са:
- коремна болка;
 загуба на апетит;
загуба на апетит;- гадене със свързване с повръщане;
- оригване с вкус на жлъчка;
- сърбеж (понякога непоносим, придружен от силно надраскване на кожата на пациента);
- диария, редуваща се със запек.
Характеристики на болката:
- локализиран в десния хипохондрий. Една или няколко точки на болка не се наблюдават - според пациента, "целият черен дроб боли";
- облъчването не е характерно;
- по характер - доста разнообразен: болки, компресиращи, потискащи (в последния случай пациентът характеризира усещането „Като камък лежи на своя страна“). Понякога дори не може да се появи болезненост, а изразено неясно чувство на дискомфорт в десния хипохондрий;
- по отношение на силата на развитие - в началото на заболяването, достатъчно умерено, допълнително нарастващо, но поносимо. Тежката болка възниква поради развитието на усложнения;
- по време на болезнена атака - в началото на заболяването се проявяват спорадични пристъпи на неинтензивна болка. Освен това, интервалите между болките се намаляват и пациентът се оплаква от почти постоянна болка в десния хипохондрий, а след това се успокоява, след което нараства..
С по-нататъшното развитие на индуцирания от лекарството хепатит общите неспецифични нарушения от страна на организма започват да се проявяват:
- прогресивна (макар и не бърза) загуба на тегло;
- увеличаване на умората;
- неразбираема умора, несъизмерима с изпълнени товари;
- намалена производителност - както психическа, така и физическа.
Често последните четири симптома превръщат напредналите и леко болни пациенти в паника, тъй като те приличат на общите промени, наблюдавани, когато даден орган е засегнат от злокачествен тумор..
 Общите промени се обясняват с факта, че засегнатият от токсин черен дроб не е в състояние напълно да изпълни своята детоксикационна роля, а "недостатъчно обработените" метаболити, попаднали в мозъка с кръвен поток, възпрепятстват функционирането на неговите центрове..
Общите промени се обясняват с факта, че засегнатият от токсин черен дроб не е в състояние напълно да изпълни своята детоксикационна роля, а "недостатъчно обработените" метаболити, попаднали в мозъка с кръвен поток, възпрепятстват функционирането на неговите центрове..
В някои случаи описаните промени (по-специално локални) се предшестват от т.нар. Продромален период с астения (изтощение и по-нататъшно изчерпване на пациентите) и алергични прояви. Такива признаци трябва да предупреждават клиницистите, ако на фона на обичайната реактивност пациентът развие внезапна алергична реакция - причината трябва да се търси при първични нарушения не от имунната система, а от черния дроб..
диагностика
Проявите на медикаментозен хепатит са доста ярки и докато приемат хепатотоксични лекарства, те позволяват на опитен клиницист да направи предварителна диагноза. Препоръчват се допълнителни методи за изследване, за да се потвърди диагнозата, както и с цел диференциална диагностика с други видове хепатит.
При преглед на пациента се установява следното:
- кожата, склерата и видимите лигавици могат да бъдат жълтеница, но това не е постоянен симптом;
- над кожата се виждат надрасквания;
- езикът е покрит с жълтеникав цвят. Ако пациентът е развил цитолитична форма на лекарствен хепатит, плаката ще бъде бяла;
- с прогресиране на патологията визуално отбелязана загуба на пациента (потвърдена чрез претегляне);
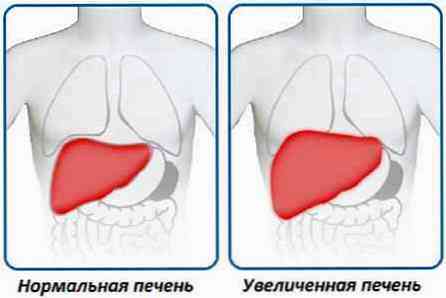
- при по-тънки пациенти и хора с астеничен тип тяло с напреднали форми на лекарствено-индуциран хепатит, черният дроб ще се издуе в десния хипохондрий.
При палпация на корема (палпация) се отбелязват следните данни:
- има не само болка в десния горен квадрант с дълбока палпация, но също така и чувствителността на кожата на предната коремна стена в проекцията на черния дроб при повърхностна палпация;
- има увеличаване на черния дроб, с прогресирането на заболяването, ръбът му излиза отдолу на крайбрежната дъга вдясно, той е нееластичен, повърхността на черния дроб е гъста, в повечето случаи хомогенна.
При перкусия на корема (подслушване):
- потвърди появата на ръба на черния дроб от крайбрежната дъга;
- ако прегледът се извършва в момента, в който пациентът страда от запек, над крайния участък на лявото дебело е притъпяване на звука поради натрупването на фекални маси..
Аускултацията на корема (слушане със стетоскоп) е информативна:
- с диария - има изразено увеличение на чревните шумове, в стомаха, "мърморене";
- с запек - отслабване на перисталтиката.
В случай на жълтеница също се наблюдава:
- лек нюанс на изпражненията поради нарушение на елиминирането на жлъчката в дванадесетопръстника 12 и неговите жлъчни пигменти, които обикновено оцветяват изпражненията с характерен кафяв цвят;
- потъмняване на урината (поради характерен оттенък, симптомът се нарича "бира в урината") се наблюдава поради увеличения поток от жлъчни пигменти в кръвта, а след това, когато се филтрира от бъбреците - в урината..
Данните за инструменталните диагностични методи за лекарствения хепатит не са специфични, но те са привлечени да получат по-пълна диагностична картина.. Прилагане на методи като:
 обща флуороскопия и -грAfia - ви позволява да откриете увеличение на черния дроб и съмнителен хепатит. Методът е неинформативен за онези лекарствени хепатити, които не са придружени от увеличаване на черния дроб или са придружени само от прогресирането на заболяването или от неговите усложнения;
обща флуороскопия и -грAfia - ви позволява да откриете увеличение на черния дроб и съмнителен хепатит. Методът е неинформативен за онези лекарствени хепатити, които не са придружени от увеличаване на черния дроб или са придружени само от прогресирането на заболяването или от неговите усложнения;- ултразвук на черния дроб (Ултразвук) - с него можете да видите увеличение на черния дроб и дифузни промени в него, но не можете да прецените причините за такива промени;
- компютърна томография (CT)) - благодарение на компютърните разфасовки, методът позволява да се изясни дали промените в черния дроб са локални (на определено място) или дифузни (в целия орган), но също така не позволяват да се прецени причината за тях;
- магнитен резонанс (MRI) - възможностите му са същите като компютърната томография.
По-голямо значение при диагностицирането на лекарствения хепатит са лабораторните диагностични методи:
 биохимични тестове на черния дроб - в случай на лекарствен хепатит се отбелязва повишаване на активността на трансаминазите (AsAT и AlAT), алкална фосфатаза, увеличаване на количеството на билирубин, както и някои фракции на глобулин;
биохимични тестове на черния дроб - в случай на лекарствен хепатит се отбелязва повишаване на активността на трансаминазите (AsAT и AlAT), алкална фосфатаза, увеличаване на количеството на билирубин, както и някои фракции на глобулин;- пълна кръвна картина - Тъй като индуцираният от лекарството хепатит има невъзпалителен произход, реактивното увеличение на левкоцитите ще бъде незначително;
- coagulogram - промени във времето на съсирване на кръвта;
- изследване на урината - съдържа повишена концентрация на жлъчни пигменти, както и червени кръвни клетки и протеини;
- coprogram - в изследването на изпражненията определят липсата на жлъчни пигменти.
В някои случаи лекарственият хепатит може да бъде диагностициран само с помощта на лабораторни методи за изследване..
Диференциална диагностика
Лекарственият хепатит трябва да се разграничава от болести като:
- вирусен хепатит;
- остър холецистит;
- жлъчнокаменна болест;
- злокачествено заболяване на черния дроб;
- злокачествено заболяване в панкреаса.
При провеждане на диференциална диагноза важна роля играе историята (историята) на заболяването, както и търсенето на причинно-следствени връзки (например, при хепатит, причинен от лекарства, при хепатотоксични лекарства, вирусен хепатит след медицински манипулации, сексуален контакт (в зависимост от формата му) и т.н.).
усложнения
Лекарственият хепатит може да предизвика редица усложнения.. Най-често срещаните са:
- цироза. Силно развиващият се лекарствено-индуциран хепатит бързо води до него, по време на който се наблюдава масивна некроза на чернодробния паренхим, който впоследствие се замества от съединителна тъкан;
- чернодробна недостатъчност, които, на свой ред, при неблагоприятни обстоятелства могат да се развият в чернодробна кома;
- нарушения на въглехидратния метаболизъм.
Лечение на лекарствен хепатит
Лечението на хепатит, предизвикано от лекарството, трябва да започне с незабавното прекъсване на лекарството, което предполага, че е причинило увреждане на черния дроб.. За да продължи лечението на основното заболяване, лекарят може да предпише безопасен аналог.. Забранява се смяна на пациента.
В основата на лечението на лекарствения хепатит е:
- отстраняване на лекарства, които провокират поражението на хепатоцитите и неговите метаболити (детоксикационна терапия);
- защита на хепатоцитите и възстановяване на вече увредени чернодробни клетки.
За целите на детоксикационната терапия се предписват:
- инфузионна терапия;
- плазмен обмен
- в тежки случаи, при отсъствие на правилното действие на горните методи и с влошаване на състоянието на пациента - хемодиализа.
Като инфузионна терапия се използва интравенозно капене:
- протеинови лекарства;
- солни разтвори;
- електролити;
- кръвни съставки (прясно замразена плазма).
по време на плазмен обмен от кръвта се взима кръв, почиства се и се връща в кръвта.
хемодиализа - това е пречистване на кръвта, което се извършва с пациента, свързан с апарата "изкуствен бъбрек".
За да се възстановят увредените хепатоцити, се използват медикаменти. хепатозащитен ред (есенциални фосфолипиди, метионин и др.).
В допълнение към тези дейности трябва да следвате диета, базирана на:
- чести разделени хранения с използване на храна на малки порции;
- забрана на алкохола;
- изключване на пържени и пикантни ястия;
- ограничение (ако е необходимо - изключване) на мастни храни;
- балансирано използване на протеинови и въглехидратни храни;
- витаминна терапия (прием на витамини както с храна, така и под формата на витаминни комплекси).
предотвратяване
Основните действия, които могат да предотвратят развитието на лекарствения хепатит са:
- предписване на лекарства изключително от лекар;
- компетентна комбинация от лекарства;
- наблюдение на реакцията на организма към лекарствена терапия;
- ако клиничната ситуация изисква продължително лечение - редовно тестване на трансаминазите.
За да се предотврати появата на индуциран от лекарството хепатит, трябва незабавно да се реагира на всяка реакция на тялото към инжектираното лекарство и да се замени с аналози, които не се характеризират с разрушителен ефект върху чернодробните клетки..
В случай на предписване на лекарства с възможен хепатотоксичен ефект е необходимо да се извърши курс на превантивна (предупредителна) употреба на хепатопротективни лекарства..  Също така не бива да се пренебрегва диетичната храна, която ще помогне да се защити черния дроб от допълнително натоварване и да се спестят ресурсите му..
Също така не бива да се пренебрегва диетичната храна, която ще помогне да се защити черния дроб от допълнително натоварване и да се спестят ресурсите му..
перспектива
Прогнозата за лекарствения хепатит зависи от:
- тежестта на цитотоксичните свойства на лекарството;
- степен на развитие на патологията;
- чернодробни заболявания.
При появата на фулминантни форми се наблюдава масивна смърт на чернодробните клетки, което води до цироза и чернодробна недостатъчност, а в особено тежка клинична ситуация - до чернодробна кома и смърт..
Прогнозата е благоприятна, ако хепатотоксичният агент е бил отменен още преди началото на деструктивни промени в чернодробните клетки..
Ковтонюк Оксана Владимировна, медицински коментатор, хирург, консултант


 пристрастяване (особено наблюдавано за дълъг период от време) - пушене, алкохол и наркотици;
пристрастяване (особено наблюдавано за дълъг период от време) - пушене, алкохол и наркотици; противотуберкулозно лекарствоs (изониазид, рифампицин);
противотуберкулозно лекарствоs (изониазид, рифампицин); загуба на апетит;
загуба на апетит;
 обща флуороскопия и -грAfia - ви позволява да откриете увеличение на черния дроб и съмнителен хепатит. Методът е неинформативен за онези лекарствени хепатити, които не са придружени от увеличаване на черния дроб или са придружени само от прогресирането на заболяването или от неговите усложнения;
обща флуороскопия и -грAfia - ви позволява да откриете увеличение на черния дроб и съмнителен хепатит. Методът е неинформативен за онези лекарствени хепатити, които не са придружени от увеличаване на черния дроб или са придружени само от прогресирането на заболяването или от неговите усложнения; биохимични тестове на черния дроб - в случай на лекарствен хепатит се отбелязва повишаване на активността на трансаминазите (AsAT и AlAT), алкална фосфатаза, увеличаване на количеството на билирубин, както и някои фракции на глобулин;
биохимични тестове на черния дроб - в случай на лекарствен хепатит се отбелязва повишаване на активността на трансаминазите (AsAT и AlAT), алкална фосфатаза, увеличаване на количеството на билирубин, както и някои фракции на глобулин;